金沢大学血液内科病棟(3)研修医、医局員募集中。

研修医、新入医局員、募集中です!
<リンク>

研修医、新入医局員、募集中です!
<リンク>
新入医局員Dr、研修医も頑張っています!
<リンク>

これは、合成写真ですが、お気づきになられたでしょうか。
<リンク>
新規経口抗凝固薬(11): リバーロキサバン(イグザレルト)とATより続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
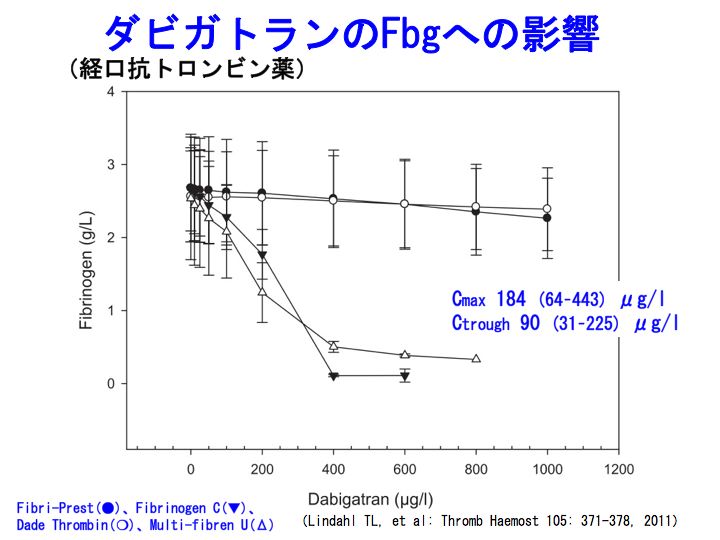
なお、フィブリノゲン測定に用いる試薬によって、上記の現象が強くでる場合とほとんど影響ない場合がある点にも注意が必要です。
(続く)新規経口抗凝固薬(13): プラザキサとAPTT へ
<リンク>
新規経口抗凝固薬(10): ダビガトラン(プラザキサ)とAT活性より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
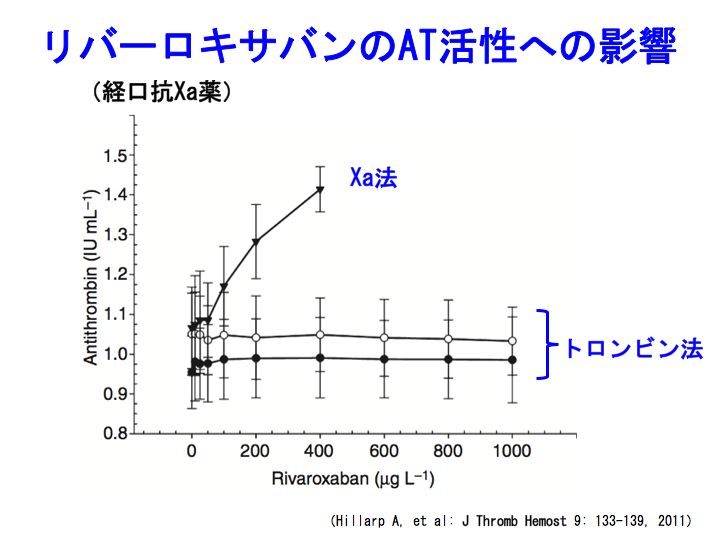
リバーロキサバン(イグザレルト)ではどうでしょうか。
ダビガトランの場合とは逆の現象がみられます。
すなわち、トロンビン法でアンチトロンビン(AT)活性を測定しましても問題ありませんが、Xa法で測定しますと、artifact的にAT活性が高く測定されるようです。
トロンビン阻害薬であるダビガトランではトロンビン測定法によるAT活性の評価に注意して、Xa阻害薬であるリバーロキサバンではXa測定法によるAT活性の評価に注意が必要ということになります。
施設によってアンチトロンビン(AT)活性測定に用いている試薬が異なると思います。
当院ではXa法ですが、おそらくXa法を採用している施設の方が多いのではないでしょうか。
リバーロキサバン(イグザレルト)内服中の患者さんで、異様にAT活性が高いデータを見ても冷静に判断したいと思います。
なお、念のためですが、ワーファリンを内服してもアンチトロンビン(AT)活性には影響ありません(参考:PT-INR)。
ワルファリンはビタミンK拮抗薬です。
ワルファリンを内服しますとビタミンK依存性蛋白である、VII、IX、X、II、プロテインC、プロレインSは低下します。
生体内の重要な凝固阻止因子であるアンチトロンビン、プロテインC、プロレインSの中で、プロテインC、プロレインSはワルファリンの内服で低下しますので、この2つの凝固阻止因子はワルファリン内服前に測定しておくことが大切なのです。
(続く)新規経口抗凝固薬(12): プラザキサとフィブリノゲン へ
<リンク>
新規経口抗凝固薬(9): リバーロキサバンとプロトロンビン時間 より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
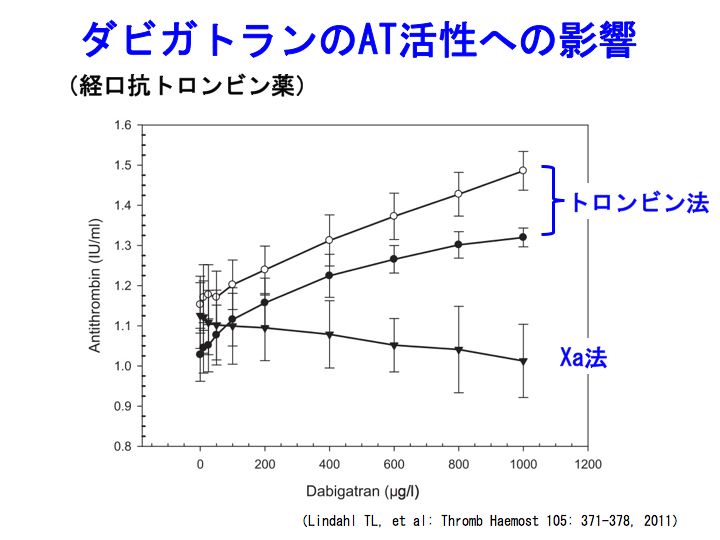
血中アンチトロンビン(AT)活性の測定が、いろんな目的で行われると思います。
当然ながら、新規経口抗凝固薬を内服中にも血中AT活性を測定することがあると思います。
AT活性の測定は、トロンビンを利用した方法と、Xa(活性型第X因子)を利用した方法があります(参考:先天性血栓性素因と病態:アンチトロンビン・プロテインC&S欠損症(1))。
さて、ダビガトラン(商品名;プラザキサ)を内服している患者さんですが、トロンビン法でAT活性を測定しますと、artifact的にAT活性が高く測定されるようです。
このことを知っていないと、AT活性のデータを不適切に解釈することがありそうです。
<リンク>
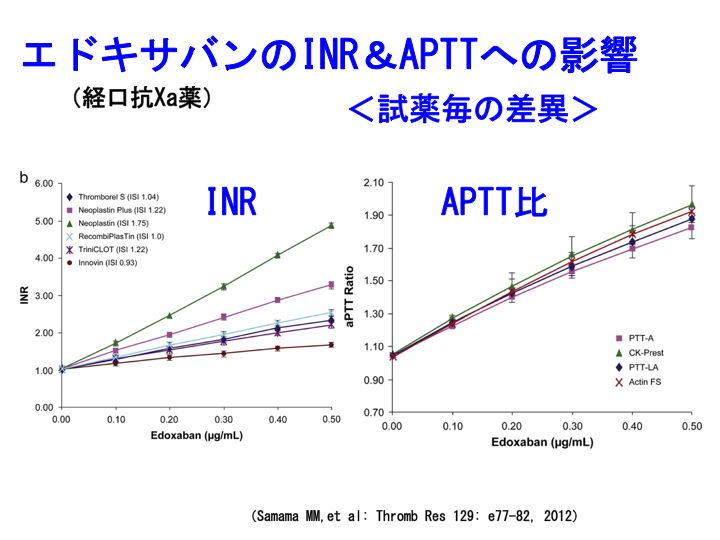
新規経口抗凝固薬(8): エドキサバン(リクシアナ)とPT-INRより続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
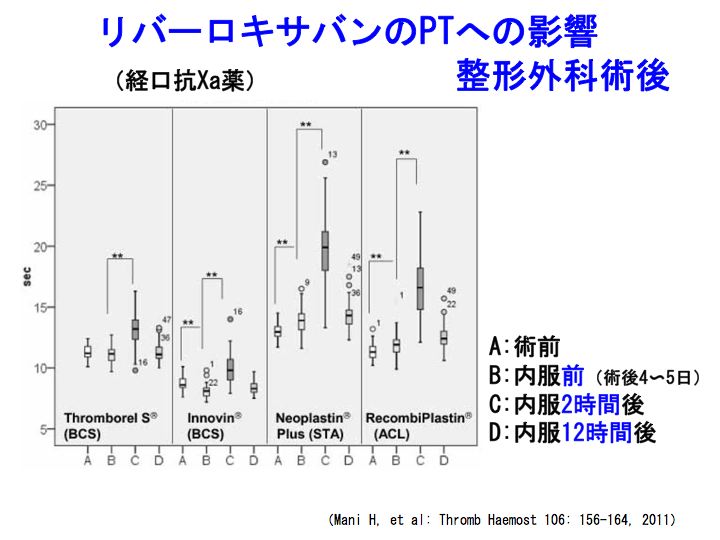
整形外科術後の深部静脈血栓症(DVT)/肺塞栓(PE)発症予防目的ちした治療薬としては、フォンダパリヌクス(アリクストラ)、エノキサパリン(クレキサン)と言ったヘパリン類(注射薬)が用いられてきました。
<リンク>
上記記事と類似の内容で、フェイスブックでも書かせていただいたところ、
富山県の病院で勤務されている金沢大学第三内科(呼吸器内科)医局員の先生から、素晴らしいコメントをいただきました。
もっともではないかと思いましたので、こちらのブログ記事でも紹介させていただきます。
【以下、引用】
外の病院から大学をみていると、研修医の勧誘に当たって、
「専門性のある医師を育てること」ばかりが強調されているような印象があります。
大学という特性から考えるとそうならざるを得ませんが、このために漠然と「内科」を考えているような人からは敬遠されるようにも感じます。
内科は主に臓器別に分類されますが、動脈硬化、腫瘍、感染症、免疫・アレルギーという分類の仕方もあります。
この観点からは金沢大学第三内科の専門性は内科の多くの分野に応用でき、現に外の病院では、第三内科出身の医師が多く感染対策やがん診療の中核を担っています。
こういったことも勧誘にあたっては強調されるべきなのかなと感じる今日この頃です。
<リンク>

平成24年5月23日(水)の北国新聞(石川県/金沢市で最も購読されている新聞です)からの記事です。
今年度に石川県内の大学病院(金沢大学附属病院、金沢医科大学病院)や臨床研修病院に採用された臨床研修医が113人となり、臨床研修制度が導入された2004年以降で最多となったそうです。
私たちの医局(金沢大学第三内科:血液・呼吸器内科)の状況をみますと、そのような実感は全くないのですが(北陸における血液内科専門医・呼吸器内科専門医の少なさはcriticalな状況にあります)、明るいニュースですので記事にさせていただきました。
北陸に限らず全国的な現象かも知れませんが、血液内科専門医、呼吸器内科専門医がバランスよく配置されることで、さらなる医療レベルの向上が期待できるのではないかと思っています。
ということで、金沢大学第三内科(血液・呼吸器内科)は、一人でも多くの皆さんの入局者を心からお待ちしています。
<リンク>
第5回北陸ヘモフィリア懇話会
日時:2012年6月16日(土)14時00分〜16時30分
会場:金沢都ホテル 5F「兼六の間」
参考記事:血友病とは
14:00-14:15
製品紹介 バクスター株式会社
開会のことば
福井赤十字病院 内科 今村 信 先生
14:15-15:15
【特別講演1】
『理学療法と患者心理』
座長:金沢大学附属病院 血液内科 林 朋恵
演者:国立病院機構福井病院 リハビリテーション科 下川 亜希子 先生
15:15-15:30 休憩
15:30-16:30
【特別講演2】
『血友病治療の変遷と最適治療の模索 名古屋地域に於ける治療経験より』
座長:金沢大学附属病院 高密度無菌治療部 朝倉 英策
演者:愛知三の丸病院 顧問・名誉院長 緒方 完治 先生
閉会のことば
石川県立中央病院 血液内科 上田 幹夫 先生
主催: バクスター株式会社 バイオサイエンス事業部
<リンク>
投稿者:血液内科・呼吸器内科at 01:01 | 研究会・セミナー案内
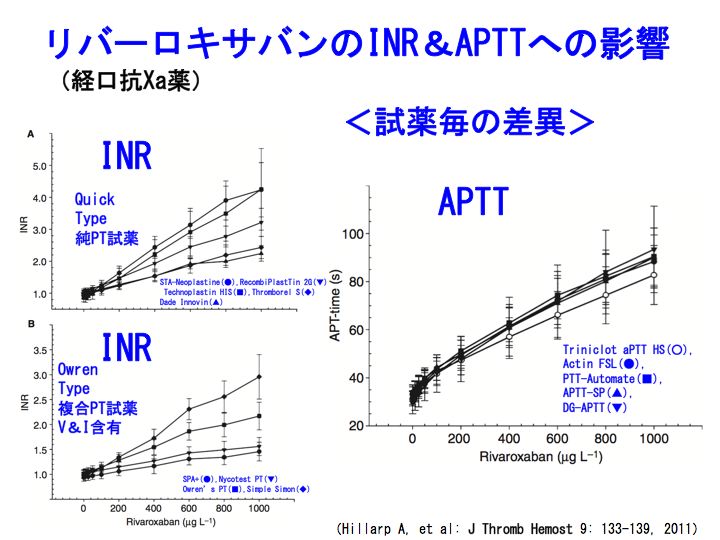
新規経口抗凝固薬(7): イグザレルト(リバーロキサバン)とPT-INR より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
<リンク>
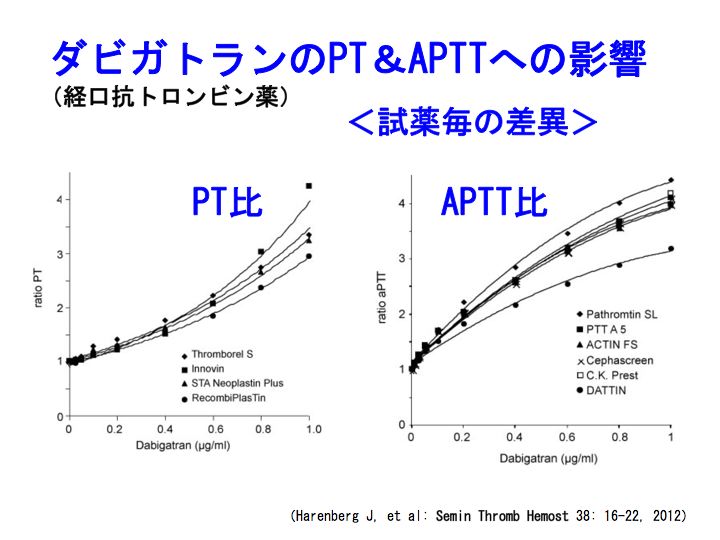
新規経口抗凝固薬(6): プラザキサとPT・APTT・検査試薬より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
<リンク>
新規経口抗凝固薬(5): プラザキサ薬物動態とモニタリング より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
(続く)新規経口抗凝固薬(7): イグザレルト(リバーロキサバン)とPT-INR へ
<リンク>
新規経口抗凝固薬(4): プラザキサのモニタリング不要?より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
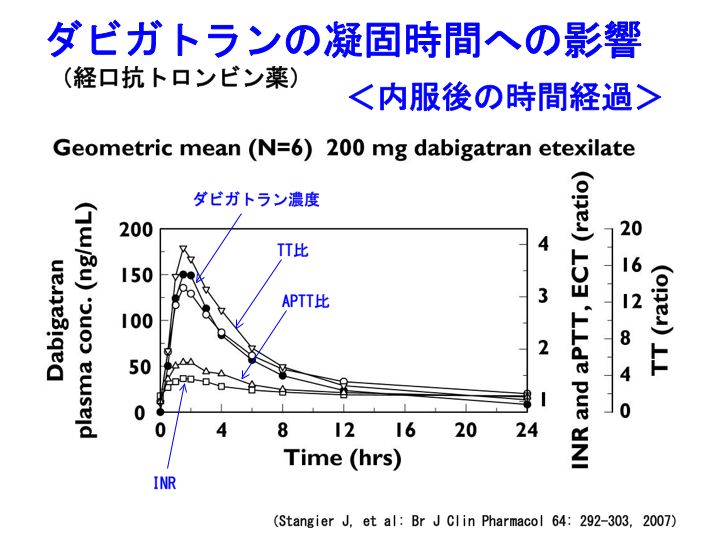
ワルファリン(商品名:ワーファリン)とダビガトラン(商品名:プラザキサ)を比較した場合に、いくつかの相違点があります。
モニタリングを考える場合も、大きな違いがあります。
ワルファリンのモニタリングは、PT-INRなどで行われています。
この場合、採血は一日のうちいつ行っても、PT-INRはほぼ同じデータになります。
しかし、ダビガトラン(プラザキサ)などの新規経口抗凝固薬の場合は、話が違ってきます。
新規経口抗凝固薬のTmaxは内服後2~3時間ですが、半減期は半日です。
内服後、どのポイントで採血するかによって、PT-INR、APTTのデータはまるで変わってきます。
この点は、上図からも明らかです。
ダビガトラン(プラザキサ)などの新規経口抗凝固薬は、モニタリングしなくても良いというのが当初キャッチフレーズになりましたが、本当にそうでしょうか?
ダビガトラン(プラザキサ)は、モニタリングをしなかったために、致命的な出血の副作用が出現してブルーレターが出たのではないでしょうか。
その後の製薬会社さんのご努力で、出血の有害事象があまり出なくなったと聞いていますが、モニタリングがしっかりされるようになったこともあるのではないでしょうか。
さて、新規経口抗凝固薬を内服されている患者さんの採血をいつ行うのが良いでしょうか。
今後の検討課題だとは思いますが、管理人らは、薬物血中濃度がピークで採血すべきではないかと考えています。
朝食後にダビガトラン(プラザキサ)を内服した場合には、外来で採血すれば2〜3時間後のピークになっているのではないでしょうか。
薬物濃度がピークの時点でのAPTT、PTが想定範囲を越えていた場合には、出血の副作用が出現する可能性があると考えるべきではないでしょうか。
トラフとなるタイミングで採血してもAPTT、PTは延長していません。
もしトラフのタイミングでAPTT、PTが延長していたら大変なことです。問題外です。
そうではなく、薬物血中濃度がピークのポイントであっても、出血の副作用がでるほどの延長になっていないことを確認することが重要ではないかと思っています。
(続く)新規経口抗凝固薬(6): プラザキサとPT・APTT・検査試薬 へ
<リンク>
新規経口抗凝固薬(3): プラザキサとイグザレルト(心房細動)より続く。
参考記事:PT-INR、ダビガトラン、プラザキサ、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
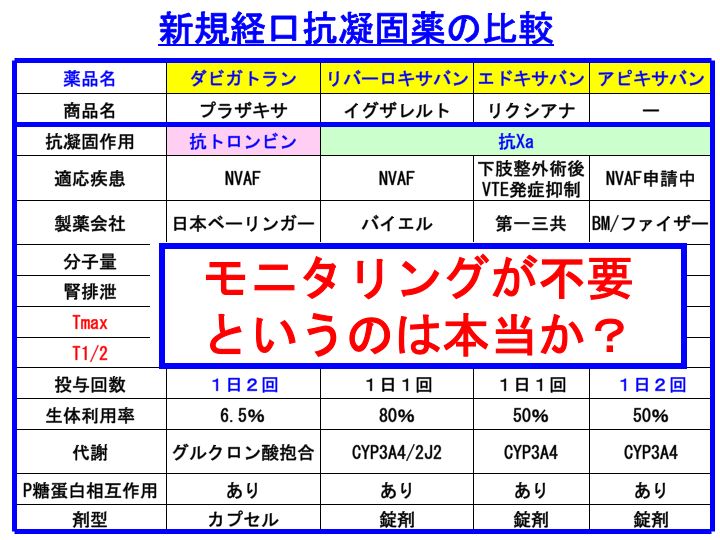
ワルファリン(商品名:ワーファリン)は、適切なコントロールのために、診察時に毎回血液検査を行ってコントロール具合をチェックする必要があります(参考記事:PT-INR)。
これに対して、上図のような新規経口抗凝固薬であれば、頻回の採血を必要としないことがウリにされています。
心房細動に対して、日本で最初に保険収載された新規経口抗凝固薬はプラザキサですが、やはり当初は血液検査をあまり必要としないことをウリにしていました。
本当に、それで良かったのでしょうか?
残念なことに、プラザキサは致命的な出血をきたした症例も出て、ブルーレターがでてしまったのは記憶に新しいところです。
特に腎障害症例、高齢者症例などで問題になったようです。
適切なモニタリングをしていれば、このようなことは避けられたのではないでしょうか。
その後のメーカーさんのご努力で、出血の有害事象の出現は激減したとお聞きしていますが、油断禁物です。
プラザキサのみならず、イグザレルト、リクシアナ、アピキサバンにつきましても適切なモニタリングは欠かせないのではないでしょうか。
新規経口抗凝固薬は、いずれも神様からのプレゼントともいうべき素晴らしいお薬です。
これらの素晴らしいお薬がポシャることのないように、モニタリングはとても重要ではないかと思います。
(続く)新規経口抗凝固薬(5): プラザキサ薬物動態とモニタリング へ
<リンク>
新規経口抗凝固薬(2): プラザキサ, イグザレルト, リクシアナ他より続く。
参考書籍:「臨床に直結する血栓止血学」(新規経口抗凝固薬についても詳述されています)
参考記事:PT-INR、ダビガトラン、プラザキサ、、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
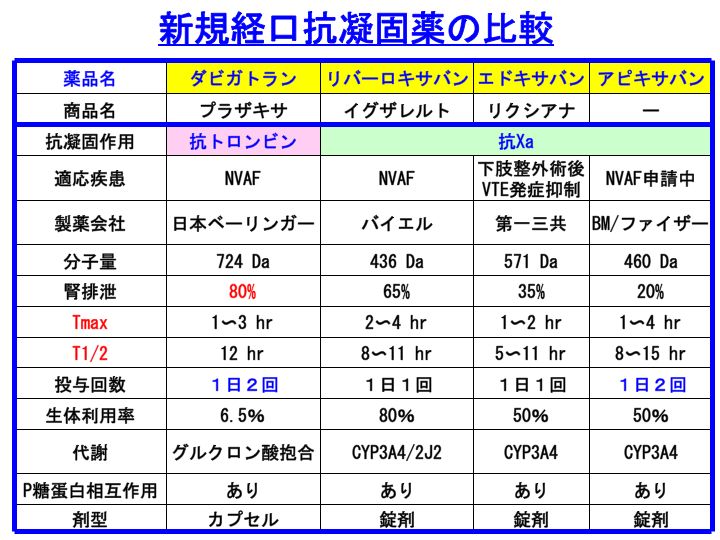
新規経口抗凝固薬は、大変に期待されています。
今後、これらの薬物の特徴を熟知した上で、使い分けをどうするかと言った議論がなされるようになるのではないかと思っています。
この記事の執筆時点で、非弁膜症性心房細動(NVAF)に対して処方することのできる新規経口抗凝固薬は、ダビガトラン(商品名:プラザキサ)と、リバーロキサバン(商品名:イグザレルト)のみですが、この2剤の比較でも、共通点と相違点があります。
<プラザキサとイグザレルトの共通点>
1. 適応疾患はどちらもNVAF(本記事執筆時点)。
2. 分子量が小さい。
3. 腎代謝が主体(ただし、イグザレルトは活性体の腎代謝は36%ですので、腎機能障害があった場合の影響はプラザキサよりも少ないです。一方、プラザキサは肝機能障害があった場合の影響はイグザレルトよりも小さいことになります)。
4. Tmax(ピーク)は、2〜3時間。
5. 半減期は、半日くらい。
6. P糖蛋白相互作用あり。
<プラザキサとイグザレルトの相違点>
1. プラザキサは抗トロンビン作用、イグザレルトは抗Xa作用。
2. 製薬会社(当然と言われそうです、すいません)。
3. プラザキサは1日2回内服、イグザレルトは1日1回内服。
4. 生体利用率:プラザキサは低いです。抗トロンビン薬は吸収されにくいようです。そのためにプロドラッグにされています。
5. 代謝。
6. 剤型は、プラザキサはカプセル、イグザレルトは錠剤です。
上記の相違点のうち、とくに赤字の項目が大きな議論になるのではないかと思っています。
医学的には、トロンビンを抑制するのが良いのか、Xaを抑制するのが良いのかが大変に興味がありますが、結論は出ていません。
ワルファリンとの比較試験ではなく、将来プラザキサとイグザレルトの直接対決をしてはどうかと、第三者の立場では思ってしまいますが、多分、どちらの製薬会社も躊躇されるのではないかと推測します。
引き分けになると良いのですが、どちらかに軍配が上がった場合には大変なことになりそうです。しかし、自分がどちらかのお薬を内服するpatientの立場になった場合には、この結果をみて決めたいと思うかも知れません。
(続く)新規経口抗凝固薬(4): プラザキサのモニタリング不要? へ
<リンク>
参考記事:PT-INR、ダビガトラン、プラザキサ、、ワーファリン、リバーロキサバン、アピキサバン、深部静脈血栓症
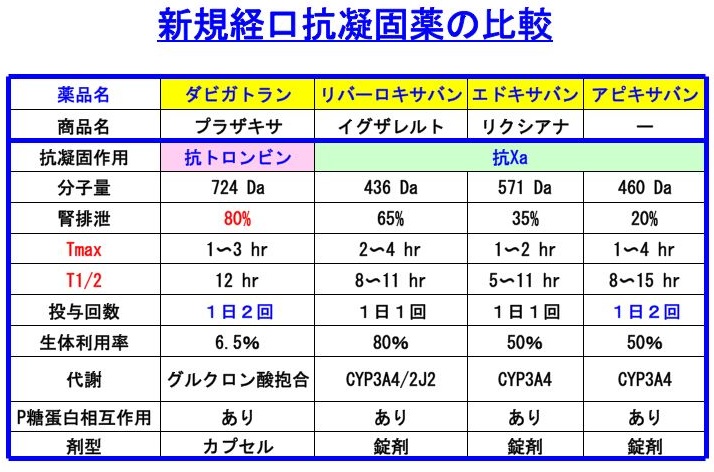
新規経口抗凝固薬は、次世代のワーファリンとも言うべき素晴らしいお薬です。
具体的には、ダビガトラン(プラザキサ)、リバーロキサバン(イグザレルト)、エドキサバン(リクシアナ)、アピキサバンです。この後も、続くのではないかと思います。
日本では、ダビガトラン、リバーロキサバン、アピキサバン(申請中)は非弁膜症性心房細動に対して、エドキサバンは下肢の整形外科手術後のDVT発症予防目的で用いられます。
ダビガトランは抗トロンビン薬です。リバーロキサバン、エドキサバン、アピキサバンは抗Xa薬です。
これらの新規経口抗凝固薬には、共通点と、相違点があります。
【共通点】
1. 分子量が大変小さい。
2. 血中濃度のピークが、2時間前後。
3. 半減期が半日程度。
4. その他。
【相違点】
1. ダビガトラン、リバーロキサバンは腎排泄が主体。
2. 投与回数:ダビガトラン、アピキサバンは一日2回。リバーロキサバン、エドキサバンは一日1回。
3. 剤型:ダビガトランはカプセル、その他は錠剤。
4. その他。
なお、どの薬剤も半減期は半日くらいとほぼ同じであるにもかかわらず、1日1回の投与で良い薬剤と、1日2回の投与が必要な薬物に分かれてしまう理由は、管理人には分かりません。
半減期が半日であるにもかかわらず、1日1回で良い理由は。。。
そういう結果だったということかも知れませんが、何か理由があるように思っています。
(続く)新規経口抗凝固薬(3): プラザキサとイグザレルト(心房細動)へ
<リンク>


次世代のワーファリンとも言える新規経口抗凝固薬が、続々と登場したわけです(関連記事:PT-INR)。
まずダビガトラン(商品名:プラザキサ)が、非弁膜症性心房細動(NVAF)患者さんに対して使用できるようになりました。発売1年以上が経過しますと、2週間までという処方制限がなくなりますので、より処方しやすくなります。
その後、エドキサバン(商品名:リクシアナ)が整形外科下肢手術後の深部静脈血栓症(DVT)の予防目的に使用できるようになりました。
そして、その後、非弁膜症性心房細動(NVAF)患者さんに対して、リバーロキサバン(商品名:イグザレルト)やアピキサバン(商品名:エリキュース)を使用できるようになりました。
ワーファリンの歴史はとても長く、それだけ優れたお薬でもあった訳ですが、食事制限、多くの薬物との相互作用、頻回の採血によるモニタリングの必要性など(関連記事:PT-INR)、臨床医にとっても患者さんにとってもストレスを伴うお薬でもありました。
新規経口抗凝固薬は、これらの問題点を、相当部分解決しており、大変に期待されています。
(続く)新規経口抗凝固薬(2): プラザキサ, イグザレルト, リクシアナ他 へ
<リンク>
厚生労働省DIC診断基準の改訂へ(8)より続く。
<リンク>
厚生労働省DIC診断基準の改訂へ(7)より続く。
DIC診断基準の改訂へ(8)
8) 備考
<リンク>
厚生労働省DIC診断基準の改訂へ(6)より続く。

DIC診断基準の改訂へ(7)
7) 骨髄抑制群、感染症群、肝不全群の追加
(続く)厚生労働省DIC診断基準の改訂へ(8)へ
<リンク>
厚生労働省DIC診断基準の改訂へ(5)より続く。
DIC診断基準の改訂へ(6)
6) 誤診対策(FDP)
(続く)厚生労働省DIC診断基準の改訂へ(7)へ
<リンク>
厚生労働省DIC診断基準の改訂へ(4)より続く。
DIC診断基準の改訂へ(5)
5) TATの採用
<リンク>
厚生労働省DIC診断基準の改訂へ(3)より続く。
DIC診断基準の改訂へ(4)
4) プロトロンビン時間(PT)を最高1点までに
<リンク>
厚生労働省DIC診断基準の改訂へ(2)より続く。
DIC診断基準の改訂へ(3)
3) 臨床症状をスコアリングから削除
(続く)厚生労働省DIC診断基準の改訂へ(4)へ
<リンク>
厚生労働省DIC診断基準の改訂へ(1)より続く。
DIC診断基準の改訂へ(2)
(続く) 厚生労働省DIC診断基準の改訂へ(3)へ
<リンク>
参考書籍:「臨床に直結する血栓止血学」(DICに関しては特に詳述されています)
第21回検査血液学会学術集会(金沢2020年):DICのシンポジウムあり
参考書籍リンク:しみじみわかる血栓止血 Vol.1 DIC・血液凝固検査編 ← クリック
DIC診断基準の改訂へ(1)
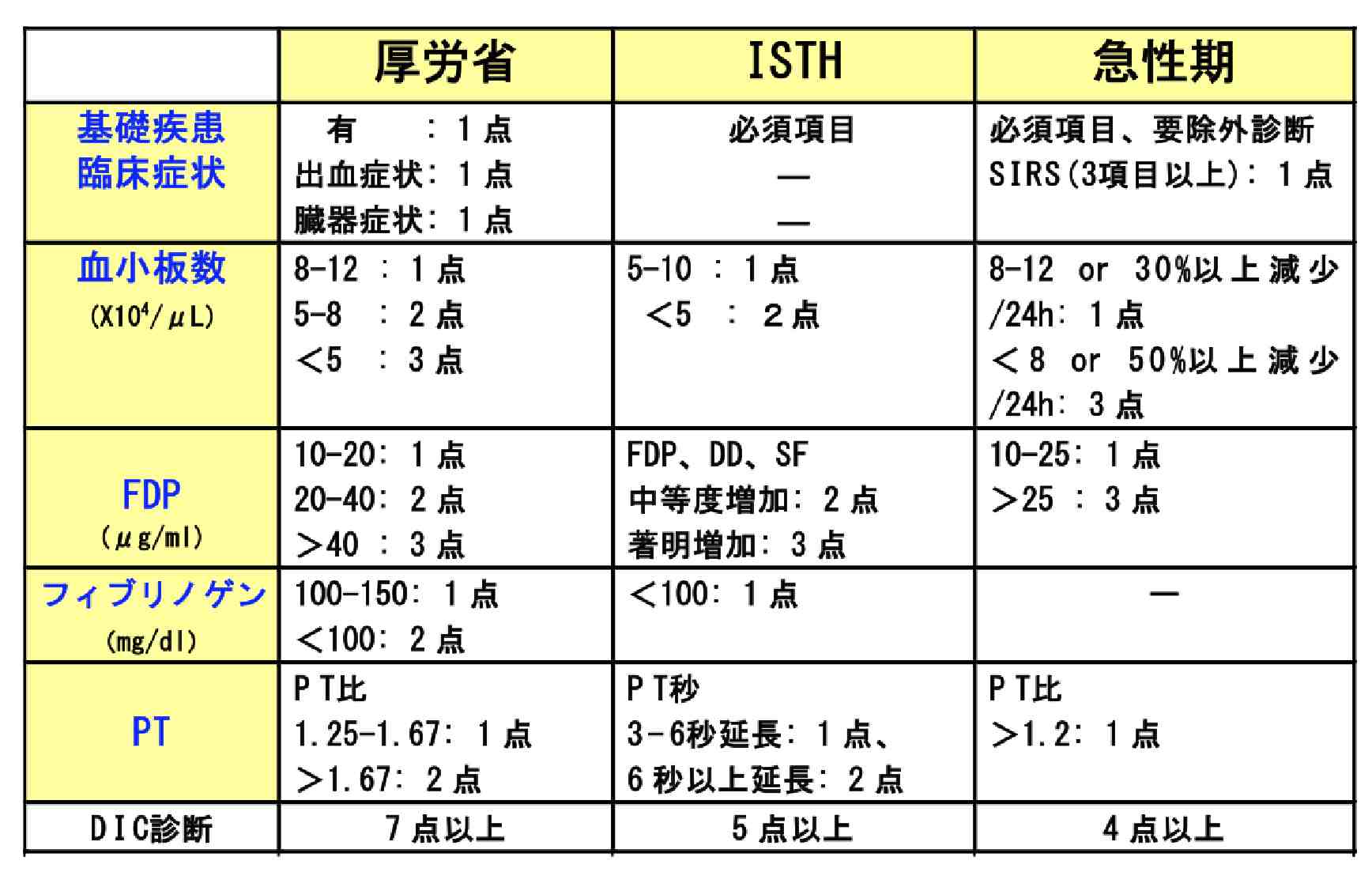
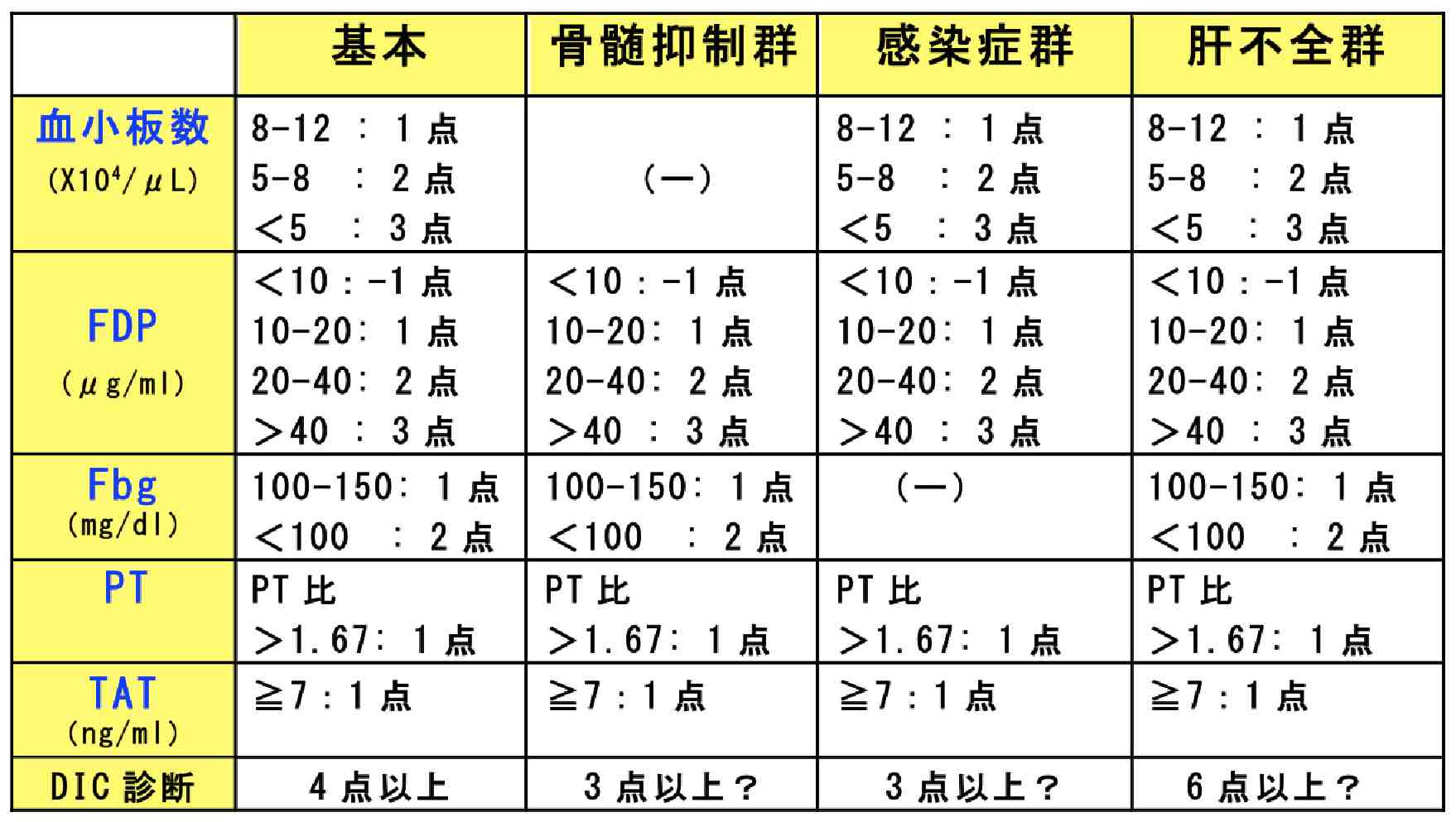
播種性血管内凝固症候群(DIC)の診断基準として最も頻用されているのは、厚生労働省DIC診断基準です(上図)。
基礎疾患、臨床症状(出血症状/臓器症状)、血小板数、FDP、フィブリノゲン、PT比(患者PT/正常対照PT)によってスコアリングして診断します。
骨髄抑制をきたすような白血病群では、出血症状、血小板数を含めません。
典型的なDICにおける、臨床・検査所見を網羅している点が特徴ですが、早期診断には不向きとの指摘があります。
この診断基準では、非白血病群では7点以上、白血病群では4点以上の場合にDICと診断されますが、厚生労働省研究班のアンケート調査によりますと、実際の臨床の場では、7割の臨床家が非白血病群では6点、白血病群では3点でDIC治療を開始している実状があります。
急性期DIC診断基準は、より早期診断が可能な診断基準として救急領域において期待されています。特に、感染症に合併したDICの診断には威力を発揮しますが、造血器悪性腫瘍(白血病群)には適応できません。
ISTH(国際血栓止血学会)の診断基準は、日本の厚生労働省診断基準を模して作成されたものですが、さらに早期診断には不向きであるという指摘が多いです。
残念ながら、現在ベストと言える診断基準はなく、今後の発展が期待されます。
管理人らは、DICの本態である凝固活性化を反映するマーカー(TAT、SFなど)を是非とも診断基準に組み込むべきであると考えています。
また、線溶活性化の程度によりDIC病態は大きく変わるため、線溶活性化マーカー(PICなど)も何らかの形で、DIC病態診断に必要な項目として取り込むべきと考えられます(TAT&PIC)。
このような分子マーカーを診断基準に組み込むことで、有用な分子マーカーの普及にもつながるものと確信しています。
DIC診断基準は、治療に直結する(患者の予後に直結する)ものですから、十分な議論の上にも、早々により良い診断基準が登場することが望まれます。
内山俊正: 厚生省DIC診断基準の背景—その成立から現在まで—. 日本血栓止血学会誌2010; 21: 562-571.
関義信: 病院規模別にみたDIC診断基準のとらえ方および活用方法の現状と今後望まれるもの. 日本血栓止血学会誌2010; 21: 572-577.
久志本成樹:外傷急性期凝固異常とDIC診断. 日本血栓止血学会誌2010; 21: 578-587.
丸藤哲, ほか: 急性期DIC 診断基準の特徴と今後の展望. 日本血栓止血学会誌2010; 21: 588-594.
窓岩清治: 感染症DICを考慮した現厚生労働省DIC診断基準の検討. 日本血栓止血学会誌2010; 21: 595-599.
和田英夫, ほか: プロスペクティブスタデイからみたDIC診断基準. 日本血栓止血学会誌2010; 21: 600-605.
森下英理子, ほか: DIC診断に関する部会員アンケート調査結果. 日本血栓止血学会誌2010; 21: 606-611.
(続く)厚生労働省DIC診断基準の改訂へ(2)へ
<リンク>
トロンボモジュリン製剤(rTM:リコモジュリン)は、その抗凝固活性のため播種性血管内凝固症候群(DIC)治療薬として世界で唯一日本でのみ認可されている優れた薬物です。
本記事執筆時点での保険適応はDICのみですが、抗炎症効果(Abeyama K, et al. J Clin Invest. 2005; 115: 1267-74)やその他の作用もあり、多くの病態に対して有効ではないかと期待されています。
急性前骨髄球性白血病(APL)に対して、rTMが、ATRAによる抗線溶作用(N Engl J Med. 1999; 340: 994-1004.)や抗白血病作用を増強するという研究結果は、APLに合併したDICに対してrTMが良い適応であることを示しており、大変に興味深いところです。
Ikezoe T, et al. Thrombomodulin enhances the antifibrinolytic and antileukemic effects of all-trans retinoic acid in acute promyelocytic leukemia cells. Exp Hematol. 2012 Feb 10. [Epub ahead of print]
rTMが、急性骨髄単球性白血病細胞株であるTHP-1を分化させて細胞増殖を抑制したという報告もみられます(JNK/c-Junシグナルを活性化することによる)。
Yang J, Ikezoe T, et al. Thrombomodulin-induced differentiation of acute myelomonocytic leukemia cells via JNK signaling. Leuk Res. 2012; 36: 625-633.
造血幹細胞移植後に合併した、類洞閉塞症候群(sinusoidal obstructive syndrome:SOS)、血栓性微小血管障害症(thrombotic microabgiopathy:TMA)、生着症候群(engraftment syndrome)、GVHDに対してrTMが有効であるという報告もみられています。
Ikezoe T, et al. Successful treatment of sinusoidal obstructive syndrome after hematopoietic stem cell transplantation with recombinant human soluble thrombomodulin. Bone Marrow Transplant. 2010; 45:783-785.
Sakai M, et al. Successful treatment of transplantation-associated thrombotic microangiopathy with recombinant human soluble thrombomodulin. Bone Marrow Transplant. 2010; 45: 803-805.
Ikezoe T, et al. Recombinant human soluble thrombomodulin counteracts capillary leakage associated with engraftment syndrome. Bone Marrow Transplant. 2011; 46: 616-618.
Ohwada C, et al. Successful treatment with recombinant soluble thrombomodulin of two cases of sinusoidal obstructive syndrome/hepatic veno-occlusive disease after bone marrow transplantation. Am J Hematol. 2011; 86: 886-888.
Nomura S, et al. Can recombinant thrombomodulin play a preventive role for veno-occlusive disease
after haematopoietic stem cell transplantation? Thromb Haemost. 2011; 105: 1118-1120.
Inoue Y, et al. Successful treatment of refractory acute GVHD complicated by severe intestinal transplant-associated thrombotic microangiopathy using recombinant thrombomodulin. Thromb Res. 2011; 127: 603-604.
Nakamura D, et al. Recombinant human soluble thrombomodulin for the treatment of hepatic sinusoidal obstructive syndrome post allogeneic hematopoietic SCT. Bone Marrow Transplant. 2012; 47: 463-464.
<リンク>
DIC講演会の御案内です。多数お誘い合わせの上、ご出席いただければと思います。
特別講演のテーマは「造血器腫瘍に合併したDICに対するrTMの使用経験」です。
遺伝子組換え活性型トロンボモジュリン製剤(リコモジュリン)は、抗凝固活性のみならず抗炎症効果もある点が特徴です。
造血幹細胞移植後のSOS(VOD)などにも期待されています。
DIC講演会
日時:平成24年4月27日(金) 19時00分より
場所:金沢都ホテル 5階 「能登の間」
製品関連情報(19:00〜19:15)
「DIC治療薬 リコモジュリン最新情報」 旭化成ファーマ株式会社 学術
座長:朝倉英策
一般演題(19:15〜19:30)
「当院での急性前骨髄球性白血病(APL)症例におけるrTMの使用経験」
金沢大学附属病院 血液内科 林 朋恵
特別講演(19:30〜20:30)
『造血器腫瘍に合併したDICに対するrTMの使用経験』
高知大学医学部 血液・呼吸器内科 講師 池添 隆之 先生
主催:旭化成ファーマ株式会社
<リンク>
投稿者:血液内科・呼吸器内科at 01:56 | 研究会・セミナー案内
金沢感染症カンファレンス
日時:平成24年5月11日(金) 19:00〜20:30
会場:金沢大学附属病院 外来診療棟4階「宝ホール」
情報提供 19:00〜
カルバペネム系抗生物質「フィニバックス」塩野義製薬
症例提示 19:10〜
座長:金沢大学附属病院 血液内科 講師 山崎 宏人
「器質化肺炎との鑑別が問題となった
同種骨髄移植後のニューモシスチス肺炎の1例」
演者:金沢大学附属病院 血液内科 山田 陽平 先生
特別講演 19:30〜
「免疫不全患者の感染症」
演者:独立行政法人国立国際医療研究センター
国際疾病センター 感染症内科 科長 大曲 貴夫 先生
閉会の辞:金沢大学附属病院 呼吸器内科 科長 笠原 寿郎
主催:塩野義製薬株式会社
<リンク>
投稿者:血液内科・呼吸器内科at 01:00 | 研究会・セミナー案内
金沢感染症セミナー2012
日 時:平成24年5月18日(金) 19:00より
会 場:ホテル金沢 4F「エメラルド」
【製品説明】 19:00
β-ラクタマーゼ阻害剤配合ペニシリン製剤「ゾシン静注用」 大正富山医薬品
【ミニレクチャー】 19:15〜19:35
座長: 石川県立中央病院 血液内科 診療部長 上田 幹夫 先生
血液内科領域における臨床分離菌の動向
金沢大学 医薬保健研究域保健学系 病態検査学
教授 藤田 信一 先生
【特別講演】 19:35〜20:35
座長:金沢大学医薬保健研究域医学系 細胞移植学 教授 中尾 眞二
新しいIDSAの FNガイドライン(2010)を読み解く
〜日本でどのように活用すべきか?〜
自治医科大学附属さいたま医療センター 血液科 教授 神田 善伸 先生
主催:大正富山医薬品株式会社
投稿者:血液内科・呼吸器内科at 01:52 | 研究会・セミナー案内