金沢大学附属病院 院内セミナー:石倉宏恭先生のDIC特別講演
金沢大学附属病院内の宝ホールで、平成23年1月27日(木)「DICセミナー up-to-date〜トロンボモジュリンの新展開〜」が開催されました。
関連記事:トロンボモジュリン製剤(リコモジュリン):DIC治療薬 へ

特別講演は、 福岡大学医学部 救命救急医学講座教授 石倉宏恭先生に、「敗血症性DICの新たな治療戦略 ートロンボモジュリン製剤の可能性ー」のタイトルで、お話いただきました。
とても、興味深い内容で、聞き入ってしまう内容でした。
予想を大きく上回る多くの皆様にご出席いただき、追加でイスが出される盛況の会になりました。
石倉先生ありがとうございました。
なお、この記事で使わせていただいた画像ですが、石倉先生が自ら御持ちいただいていたデジカメでの画像です。ご厚情をたまわり、お送りいただきましたので、早速使わせていただきました。
合わせて御礼申し上げます。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 00:33
| 研究会・セミナー案内
無菌室の効果:造血幹細胞移植入門(22)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:無菌室の効果
ラミナエアフロー(laminar air flow:
LAF)は、同種造血幹細胞移植患者におけるアスペルギルス感染予防効果が報告されています。
Barnes RA, Rogers TR. Control of an outbreak of nosocomial aspergillosis by laminar air-flow isolation. J Hosp Infect. 1989;14:89-94.
しかし、他の真菌感染症や細菌感染症、ウイルス感染症の予防に関するエビデンスは乏しいです。
さらに、患者全員をLAFで管理しても生存率が向上しなかったことから、2009年に発表されたCDCやIDSAなどの合同ガイドラインでは、新しく移植センターを作る場合、LAFは必要ないと結論づけています。
Tomblyn M, Chiller T, Einsele H, et al. Guidelines for preventing infectious complications among hematopoietic cell transplantation recipients: a global perspective. Biol Blood Marrow Transplant. 2009;15:1143-1238.
一方、LAFで移植した患者の感染症死亡が有意に低下したという報告があり、アスペルギルス感染症のリスクが高い患者は積極的にLAF室を考慮すべきと思われます。
<アスペルギルス感染症の危険因子>
1. 2週以上の好中球500/μL以下
2. 3週以上のステロイド投与
3. 4週以上の免疫抑制薬投与
4. 造血幹細胞移植
5. 臓器移植
6. 移植片対宿主病
7. 低栄養
8. HIV感染
9. 病院の改築・改修工事
Passweg JR, Rowlings PA, Atkinson KA, et al. Influence of protective isolation on outcome of allogeneic bone marrow transplantation for leukemia. Bone Marrow Transplant. 1998;21:1231-1238.
なお、自家造血幹細胞移植患者のLAF使用は推奨されていません。
Tomblyn M, Chiller T, Einsele H, et al. Guidelines for preventing infectious complications among hematopoietic cell transplantation recipients: a global perspective. Biol Blood Marrow Transplant. 2009;15:1143-1238.
Dadd G, McMinn P, Monterosso L. Protective isolation in hemopoietic stem cell transplants: a review of the literature and single institution experience. J Pediatr Oncol Nurs. 2003;20:293-300.
ただし、欧米と異なり高温多湿地域が多く、しかも最近はやや下火とは言え、道路・建設工事が密集している日本は、同種造血幹細胞移植患者以外でも、LAFが有効に機能していると考えられます。
なお、LAF室を新規に設ける場合、無菌治療室管理加算を取得できる部屋にすべきです。
<無菌治療室管理加算>
1)抗がん剤治療や免疫抑制療法など治療上の必要があり、無菌治療室での管理が行われた入院患者に認められる加算のこと。
2)1日につき3,000点、90日まで認められる。
3)無菌治療室の条件は以下の通り
・滅菌水の常時供給
・室内の空気清浄度がクラス10,000以下
・立入・物資供給後も無菌状態が保てる(前室など)
病院の改築・改修工事があると、血液がんなど免疫不全の患者における真菌感染症(特にアスペルギルス感染症)が増加します。
その場合、HEPAフィルターやLAFによるアスペルギルス感染予防効果が報告されています。
Barnes RA, Rogers TR. Control of an outbreak of nosocomial aspergillosis by laminar air-flow isolation. J Hosp Infect. 1989;14:89-94.
Alberti C, Bouakline A, Ribaud P, et al. Relationship between environmental fungal contamination and the incidence of invasive aspergillosis in haematology patients. J Hosp Infect. 2001;48:198-206.
なお、隔離予防策に、voriconazoleかcaspofunginの予防的抗真菌療法を加えることにより、病院改築中でも、急性白血病患者における侵襲性アスペルギルス症発症率は12%から4.5%に低下したという報告があります。
Chabrol A, Cuzin L, Huguet F, et al. Prophylaxis of invasive aspergillosis with voriconazole or caspofungin in patients with acute leukemia during building works. Haematologica. 2009:haematol.2009.012633.
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:38
| 血液疾患(汎血球減少、移植他)
無菌室とは:造血幹細胞移植入門(21)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:無菌室とは
無菌室は
バイオクリーンルームとも呼ばれ、通常は
ラミナエアフロー(laminar air flow: LAF)室を指します。
LAFとは、高い空気清浄度を確保し、外部からの塵埃侵入を防ぐため、
超高性能エアフィルター(HEPAフィルター)を通した空気を一方向で層状に送り込むシステムです。
1つの壁にHEPAフィルターを取り付け、反対側の壁に向かって空気を送り出し部屋ごとLAF化したものがLAF室(バイオクリーンルーム)です。
LAF室の室内気圧は陽圧になっています。
LAF室の空気清浄度は、1立方フィート(1 ft
3)あたりの粒径0.5μm以上の粒子(塵埃[じんあい])個数であらわされます。
臨床に用いられている中で最も空気清浄度が高い
クラス100のLAF室は、粒径0.5μm以上の粒子が100個/ ft3以下の状態です。
晴天時の外気は、クラス100万程度です。
最近は、血液科病棟全体をクラス10,000に保っている病院も多いです。
その場合、血液科に入院すればLAF室に入っていることになります。
通常の病室に移動可能な水平層流式無菌装置(ベッドアイソレーター)を設置し、ベッド頭側からHEPAフィルターで濾過した空気をLAFで送り込む場合もあります。
この場合、ベッド上の空気清浄度が確保されます。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:25
| 血液疾患(汎血球減少、移植他)
DICセミナー のご案内:金沢大学附属病院(於:宝ホール)
DICセミナー up-to-date
〜トロンボモジュリンの新展開〜
関連記事:トロンボモジュリン製剤(リコモジュリン):DIC治療薬 へ
日時:平成23年1月27日(木) 18:15より
場所:金沢大学付属病院 新診療棟4F「宝ホール」
プログラム
18:15〜 Drug information (10分)
「リコモジュリン点滴静注用12800 最近の知見」 旭化成ファーマ株式会社
18:25〜 mini lecture (20分)
座長:金沢大学附属病院 集中治療部 部長 谷口 巧 先生
「DICの病態について」
金沢大学付属病院 高密度無菌治療部 准教授
朝倉 英策
18:45〜 Special lecture (60分)
座長:金沢大学医薬保健研究域医学系 細胞移植学 教授 中尾 眞二
「敗血症性DICの新たな治療戦略 ートロンボモジュリン製剤の可能性ー」
福岡大学医学部 救命救急医学講座 教授
石倉 宏恭 先生
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:32
| 研究会・セミナー案内
再生不良性貧血の移植前処置:造血幹細胞移植入門(20)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:再生不良性貧血の移植前処置
再生不良性貧血の移植前処置は、抗腫瘍効果を必要としないことから、造血臓器の入替え、すなわち生着のみを主眼とした骨髄非破壊的前処置です。
従来再生不良性貧血は、病態に関与するリンパ球や輸血の感作により生着不全が起こりやすいと考えられてきましたが、抗胸腺グロブリン(anti-thymocyte globulin: ATG)・フルダラビンを中心とする免疫抑制効果に優れた移植前処置法が開発されて以来、生着不全は減少しています。
Resnick IB, Aker M, Shapira MY, et al. Allogeneic stem cell transplantation for severe acquired aplastic anaemia using a fludarabine-based preparative regimen. Br J Haematol. 2006;133:649-654.
Maury S, Bacigalupo A, Anderlini P, et al. Improved outcome of patients older than 30 years receiving HLA-identical sibling hematopoietic stem cell transplantation for severe acquired aplastic anemia using fludarabine-based conditioning: a comparison with conventional conditioning regimen. Haematologica. 2009;94:1312-1315.
ただし、HLA一致同胞以外の移植では、生着不全の危険性は依然高いです。
欧州血液骨髄移植グループの最新の報告によると、HLA一致同胞間移植後生着不全は5%未満と良好でしたが、HLA一致同胞を除くドナーからの移植後生着不全は17%と高く、少量の全身放射線照射を加えても改善はみられませんでした。
Bacigalupo A, Socie G, Lanino E, et al. Fludarabine, cyclophosphamide, antithymocyte globulin, with or without low dose total body irradiation, for alternative donor transplants, in acquired severe aplastic anemia: a retrospective study from the EBMT-SAA working party. Haematologica. 2010;95:976-982.
また、移植前にATG使用歴のある患者は、生着不全の危険性が高いです。移植前にATG治療を受ける再生不良性患者は年々増えており、生着不全の回避は今後もなお大きな課題です。
Kobayashi R, Yabe H, Hara J, et al. Preceding immunosuppressive therapy with antithymocyte globulin and ciclosporin increases the incidence of graft rejection in children with aplastic anaemia who underwent allogeneic bone marrow transplantation from HLA-identical siblings. Br J Haematol. 2006;135:693-696.
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:34
| 血液疾患(汎血球減少、移植他)
ミニ移植の問題点:造血幹細胞移植入門(19)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:ミニ移植(骨髄非破壊的前処置移植)の問題点
同種造血幹細胞移植は、「移植前処置による抗腫瘍効果」と「移植した血液による抗腫瘍効果(graft-versus-malignancy: GVM)効果」を期待して行われます。
ミニ移植では、前処置が軽い分抗腫瘍効果が弱まり、血液がんが再発・進行しやすくなる可能性が懸念されています。
ただし、疾患によっては、骨髄破壊的前処置と同様の抗腫瘍効果が得られるとの報告もあり、この点は結論が出ていません。
とはいえ、骨髄破壊的前処置を受けられる患者なら、それにこしたことはありません。
比較的若く(50歳未満)全身状態が落ち着いていれば、骨髄破壊的前処置移植を選択することが多いです。
自家造血幹細胞移植は、ドナー免疫による抗腫瘍効果が得られませんので、骨髄破壊的前処置移植を行います。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:26
| 血液疾患(汎血球減少、移植他)
活性型プロトロンビン複合体製剤
今回紹介させていただくのは、このサイトでも何回か登場している、シリーズ:血栓止血の臨床〜研修医のために〜(日本血栓止血学会誌)からです。
血栓止血の臨床に関連した多数の記事を、無料、パスワードなしでダウンロードすることができます。
内容の改訂の上、現在単行本化の作業が行われています。乞う、ご期待です。
参考;ノボセブン
「活性型プロトロンビン複合体製剤」
著者名:田中一郎
雑誌名:日本血栓止血学会誌 21: 506ー508,2010.
<論文の要旨>
活性型プロトロンビン複合体製剤(activated prothrombin complex concentrate:aPCC)は、インイビター保有先天性血友病患者もしくは後天性血友病患者のバイパス止血療法に用いられます。
通常、急性出血に対してはaPCC50〜100単位/kgを8〜12時間間隔で1〜3回静注しますが、1日最大投与量は200単位/kgを超えないようにします。
重症出血や手術時にaPCCを連用する場合は、止血効果のモニタリングとともに血栓症マーカーによるモニタリングが必要になります。
aPCCの有効率は64〜96%と報告されていますが、その有効性は個々の患者で差があり、同じ患者でも出血の部位や重症度、時間経過などにより異なることがあります。
播種性血管内凝固症候群(DIC)や心筋梗塞等の血栓症の発生はaPCC10万回の使用で4.05〜8.24件と報告されています。
このうち、多くはaPCCの加量投与や肥満、高脂血症などの危険因子を持つ患者です。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:13
| 出血性疾患
デスモプレシン(DDAVP)による止血治療
デスモプレシン(DDAVP)は、von Willbrand病(vWD)の止血治療薬としても知られていますが、vWDの疑診例に対しても使用されることがあるようです(参考:止血剤の種類と疾患:ノボセブン、アドナ、トランサミンなど。)。
DDAVPは、血液凝固因子製剤と比較して、安価である点も魅力です。
今回紹介させていただく論文は、DDAVPをvon Willbrand病(vWD)type1および vWD type1疑診例に対して、DDAVPを投与した結果を評価したものです。
「vWF低値で出血既応者に対するデスモプレシン(DDAVP)投与とその生物学的および臨床的反応」
著者名:Sanchez-Luceros A, et al.
雑誌名:Thromb Haemost 104: 984-989, 2010.
<論文の要旨>
著者らは、出血の既往を有しvon Willbrand因子(vWF)が低値の小児に対して、デスモプレシン(DDAVP)投与した場合の生物学的および臨床的反応を評価しました。
対象は小児221例(平均年齢1才、女性138例)で、その内訳は、von Willbrand病(vWD)type1 27例(vWF:15〜30IU/dl)、vWD type1疑診194例(vWF:31〜49IU/dl)です。
DDAVP投与試験が 214/221例で行われ、93.4%では反応良好でした。
DDAVPに反応不良であったのは、vWD例で9/26(34.6%)、vWD疑診例で18/188(9.6%)でした(P=0.002)。
小児68例においてDDAVPの臨床効果が87回評価されました。
すなわち、i)止血:過多月経(13)、粘膜皮膚出血(12)、関節内出血(1)、ii)手術時の出血予防:扁桃腺摘出術(17)、大手術(15)、小手術(10)、抜歯(19)です。
副作用や出血はみられませんでした。
ほとんどの症例において1回目の投与で効果がみられましたが、女性1例では高度の過多月経がみられて補充療法を必要としました。
以上vWD type1症例はvWD疑診例と比較して、DDAVP投与試験で無反応例がより多い結果でした。
また、小児vWD症例に対してDDAVPは1回投与のみで有効かつ安全でした。
このようにDDAVPの有用性は高く、特に発展途上国においてより広く使用されてもよいと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:02
| 出血性疾患
雪化粧の桜:金沢
金沢大学附属病院までの運転中、とても綺麗に感じたので自動車の窓を開けて、携帯電話で画像をおさめました。
北陸などの雪国では、よく目にする光景ではありますが、綺麗に思うときと、雪はもういい! と思う時があるのは、管理人だけでしょうか。
万事、心も持ち方次第で、同じものが違ってみえるものですね。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:08
| その他
ITPと免疫グロブリン大量療法(用量と効果)
特発性血小板減少性紫斑病(ITP)に対する、免疫グロブリン大量療法は、一過性に血小板数を上昇させる治療法として、しばしば適脾術とセットで行われる治療法です(参考:ピロリ菌と特発性血小板減少性紫斑病(ITP))。
臨床医の発想としては、より大量に使用するほど効果が高いように感じるのですが、実際はどうなのでしょうか。
今回紹介させていただき論文は、この点を論じています。
「急性ITP症例に対する免疫グロブリン製剤の用量の違いが効果に与える影響について(13臨床試験のメタ解析)」
著者名:Qin YH, et al.
雑誌名:Blood Coagul Fibrinolysis 21: 713-721, 2010.
<論文の要旨>
著者らは、免疫グロブリンの用量によって急性の特発性血小板減少性紫斑病(ITP)に対する治療効果が異なるかどうか検討しました。
大量免疫グロブリン(HD-IVIG)と少量免疫グロブリン(low-IVIG)を比較した無作為コントロール試験(RCTs)が抽出されました(Rev Man 4.2.8 : The Cochrane Collaboration, Oxford, UK)。
13のRCTs(646症例)が検討されました。
メタ解析の結果、有効率、止血までの期間、血小板数上昇までの日数、治療開始1週間および2週間後の血小板数、血小板数がピークを迎えるまでの日数、ピーク値、慢性ITPに移行する率、いずれにおいても高用量と小用量の両群間に有意差はみられませんでした。
しかし、有意事象はlow-IVIGにおいて有意に少ないという結果でした。
以上、low-IVIGは、HD-IVIGと比較して有効性や慢性ITPへの移行の点を有意差はなく、有害事象も有意に少ないものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:45
| 出血性疾患
IgA欠損症へのプロトロンビン複合体製剤とアナフィラクシー
今回紹介させていただく論文は、こういうこともあるのかと、はっとさせられる論文です。
プロトロンビン複合体製剤には、各種免疫グロブリン(IgAを含む)が含まれているようです。
抗IgA抗体によりIgA欠損症となった症例などのように、免疫グロブリンに対して抗体を有している症例対して、プロトロンビン複合体製剤を投与する場合には注意が必要です。
「抗IgA抗体によるIgA欠損症症例に対するPCCの投与とアナフィラクシー反応」
著者名:Chowdary P, et al.
雑誌名:Blood Coagul Fibrinolysis 21: 764-765, 2010.
<論文の要旨>
抗IgA抗体によりIgA欠損症となった症例に対して、プロトロンビン複合体製剤(PCCs)を使用することは、絶対的あるいは相対的惹起とはなっていません。
著者らは、抗IgA抗体を有し、他の血液製剤に対してアナフィラクシー反応の既往のあるIgA欠損症の症例に対して、PCCを投与したところアナフィラクシー反応を起こした症例を報告しています。
PCCsを調査したところ、さまざまな量の各種免疫グロブリン(IgAを含む)が含まれていることが明らかになりました。
各社より製造されているPCCsの添付文書には、IgA欠損症(抗IgA抗体に起因する)に対しては禁忌とは書かれていませんが、PCCsにはIgAが存在しない訳ではないため、特にアナフィラクシー反応の既往のある症例においては充分な注意が必要と考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:34
| 出血性疾患
インヒビター陽性血友病A:第VIII因子製剤とバイパス製剤の併用
血友病Aに、第VIII因子インヒビターを発症した場合に、止血目的にはバイパス製剤(遺伝子組換え活性型第VII因子製剤(rFVIIa)、活性型プロトロンビン複合体製剤(APCC))が用いられます(参考:後天性血友病)。
さらに、この第VIII因子インヒビターをなくす目的に免疫寛容療法が行われます。
この免疫寛容療法は、止血を目的としたわけでないのですが、免疫寛容療法中は出血が少なくなるようです。
今回紹介させていただく論文は、この点について論じています。
「インヒビター陽性血友病A血漿における第VIII因子製剤とバイパス製剤の併用効果」
著者名:Klintman J, et al.
雑誌名:Br J Haematol 151: 381-386, 2010.
<論文の要旨>
遺伝子組換え活性型第VII因子製剤(rFVIIa)や活性型プロトロンビン複合体製剤(APCC)といったバイパス製剤は、高力価のインヒビターを発症した血友病A患者の止血治療のために重要です。
第VIII因子インヒビターを発症した患者に対して免疫寛容療法を行うと、出血の頻度は低下することが臨床的に知られていました。
この理由としては、輸注された第VIII因子製剤の効果ではないかと考えられています(凝固検査では第VIII因子活性の上昇がみられなくても)。
著者らは、インヒビター陽性血友病A 11症例の血漿を用いて、バイパス製剤や第VIII因子製剤(5種類)のトロンビン形成(TG)に及ぼす影響をin vitroにて検討しました。
その結果、APCC製剤と第VIII因子製剤の併用は、4種の第VIII因子製剤においてTGの相乗効果が観察されました。
rFVIIaと第VIII因子製剤の併用の場合は相加効果に留まりました。
以上、第VIII因子インヒビター陽性血漿を用いてTGを検討すると、バイパス製剤は第VIII因子製剤の併用により効果が増大するものと考えられました。
血友病Aのインヒビター症例を対象とした臨床の場においても、バイパス製剤に第VIII因子製剤を併用する意義がある可能性があり、今後の検討課題と考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:24
| 出血性疾患
北陸血栓止血検査懇話会(特別講演:丸山征郎先生)
第7回 北陸血栓止血検査懇話会開催のご案内
【日時】 平成23年3月5日(土) 15時10分〜17時00分
【場所】 ガーデンホテル金沢 2階 華の間
金沢本町2丁目16−16(JR金沢駅東広場正面)
TEL 076−263−3333
【研究会内容】
<学術情報提供> 15時10分〜15時40分
コアプレスタコントロールサーベイの有用性について
積水メディカル株式会社 検査事業部門
カスタマーサポートセンター学術グループ 平田 治
<特別講演> 16時00分〜17時00分
「臨床に発信する止血血栓領域の検査学を目指して:うわさになるべき話題」
鹿児島大学大学院医歯学総合研究科
システム血栓制御学
特任教授 丸山 征郎 先生
* ホテル横に立体駐車場あり(50台可)。
* 参加費500円。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:36
| 研究会・セミナー案内
軽症血友病AとDDAVP(デスモプレシン)
抗利尿ホルモン製剤のDDAVP(デスモプレシン)は、von Willebrand病の治療薬としても使用されることがあることは、医師国家試験にも出るくらいに有名です(von Willebrand病:医師国家試験 問題対策)。
このDDAVPですが、軽症血友病Aにも使用されることがあり、今回紹介させていただく論文はこの点をまとめています(止血剤の種類と疾患)。
参考:
血液凝固検査入門(図解シリーズ)へ
医師国家試験・専門医試験対策のカテゴリー へ
「軽症血友病Aにおけるデスモプレシンの使用」
著者名:Franchini M, et al.
雑誌名:Blood Coagul Fibrinolysis 21: 615-619, 2010.
<論文の要旨>
von Willebrand病(type 1)や軽症の血友病Aにおいて、血漿中の第VIII因子やvon Willebrand因子活性(vWF)を上昇させるために、合成バソプレシン類似体であるデスモプレシン(DDAVP)がしばしば治療用として用いられています。
軽症血友病AやvWDにおける出血の予防や止血治療としてDDAVPを使用することに関しては、この30年間において多くの臨床経験が蓄積されており、止血効果と安全性については確立してきました。
本論文においては、DDAVPの作用機序、血症血友病Aにおける生物学的効果についてまとめられています。また、今までに行われてきた特に重要な臨床試験の結果についても概説されています。
興味のある方は、是非とも原文をお読みいただきたいと思います。
<参考> 血友病治療ガイドライン(日本血栓止血学会)より:
・ 中等症と軽症の血友病Aの軽〜中等度の出血には、DDAVPを第一選択とする。
・ 0.2〜0.4μg/kgを20mlの生理食塩水に混和し、10〜20分かけ緩徐に静注する。
・ ただし、本治療法は繰り返し投与すると効果が減弱するので、重度の出血症状ないし大手術の際は第VIII因子製剤の投与をためらってはならない。
・ 重症血友病Aと、血友病Bに対しては効果はない。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:43
| 出血性疾患
血友病以外の難治性出血と遺伝子組換え活性型第VII因子製剤(rFVIIa)
前回の記事(遺伝子組換え活性型第VII因子製剤(rFVIIa)の安全性と血栓症:N Engl J Med 363 : 1791-1800, 2010.)に引き続いて、遺伝子組換え活性型第VII因子製剤(rFVIIa)の保険適応外使用の論文です。
今回は、発展途上国(レバノン)での現状です。
参考:後天性血友病、ノボセブン
「血友病以外の難治性出血とrFVIIa(発展途上国の三次救急での経験)」
著者名:Musallam KM, et al.
雑誌名:Clin Appl Thromb Hemost 16: 658-662, 2010.
<論文の要旨>
遺伝子組換え活性型第VII因子製剤(rFVIIa)は血友病以外の難治性出血に対しても使用が拡大されてきていますが、血栓症の有害事象や有効性に関する懸念も指摘されています。
著者らは、発展途上国(レバノン)三次救急における4年間の経験について述べています。
対象は49症例であり、そのうち28.6%は小児例でした。
頻度の多い出血性疾患は、頭蓋内出血、腹部大動脈手術、大手術、播種性血管内凝固症候群(DIC)でした。
全症例において止血または有意な出量の減少がみられました。
1症例でのみ血栓症の有害事象がみられました。
全体としては12症例(24.4%)が死亡しましたが、rFVIIaの使用との関連性が示唆された死亡は1例のみでした。
また、rFVIIa使用後に、輸血使用量は有意に減少しました。
以上、血友病以外の難治性出血に対しても、rFVIIaは治療選択肢にあげられるべきと考えられました。
しかし、医療資源の限られた発展途上国においては、厳格なアルゴリズムに従って使用されるべきと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:24
| 出血性疾患
遺伝子組換え活性型第VII因子製剤(rFVIIa)の安全性と血栓症
遺伝子組換え活性型第VII因子製剤(rFVIIa)(商品名:ノボセブン)は、血友病インヒビターや後天性血友病が保険適応です(参考:止血剤の種類)。
ただし、その他の出血性疾患に対しても極めて有効であるため、全世界的に保険適応外使用が行われているのが実情です。
今回紹介させていただくN Engl J Med の論文は、rFVIIaの安全性について論じています。
「遺伝子組換え活性型第VII因子製剤(rFVIIa)の臨床試験における安全性」
著者名:Levi M, et al.
雑誌名:N Engl J Med 363 : 1791-1800, 2010.
<論文の要旨>
致命的出血に対する遺伝子組換え活性型第VII因子製剤(rFVIIa)の適応外使用は、血栓症の懸念が指摘されています。しかし、このことを検証したプラセボを対照とした試験はありません。
著者らは、無作為でプラセボ対照としたrFVIIaの保険適用外使用を検討した全試験(論文)において、血栓症の発症頻度を評価しました。全部で35試験(患者での26試験と健常人での9試験)が評価対象となりました。
全4,468例中(患者4,119例、健常人349例)、498例(11.1%)で血栓塞栓症がみられました。
全4,468症例において、動脈血栓症の発症はrFVIIaの群において有意に高頻度でした(rFVIIa:プラセボ=5.5%:3.2%、P=0.003)。
一方、静脈血栓症には有意差はみられませんでした(同じく、5.5%:5.7%)。
rFVIIaの投与を受けた群では、急性冠症候群が2.9%にみられたのに対し、プラセボ群では1.1%でした(P=0.002)。
また、動脈血栓塞栓症の発症はrFVIIa投与群で多かったですが、特に65才以上で明らかでした(同じく、9.0%:3.8%、P=0.003)。75才以上では更に高くなりました(同じく、10.0%:4.1%、P=0.02)。
以上、rFVIIaの適用外使用は、動脈血栓症の発症を増加させる(静脈血栓症は増加させない)ものと考えられました。特に高齢者は注意が必要と考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:49
| 出血性疾患
血栓性血小板減少性紫斑病(TTP)の治療
血液領域のトップジャーナルであるBloodに、How I treatの論文が連載されています。
今回紹介させていただく論文は、血栓性血小板減少性紫斑病(TTP)の「How I treat」論文です。ご興味のある方は、是非とも論文を直接読んでいただければと思います。
TTPは、近年ADAMTS13の話題がホットです。
「私の行っているTTP治療(2010年):How I treat」
著者名:George JN.
雑誌名:Blood 116: 4060-4069, 2010.
<論文の要旨>
血栓性血小板減少性紫斑病(TTP)は、微小血管障害性溶血性貧血、血小板数減少、(神経障害または腎障害)を有した症例に対して使用される病名です。
血漿交換の適応を適切に検討する上でもTTPの診断は重要です。
TTPにおいてADAMTS13が10%以下に低下することは、TTP診断に必須と言う訳ではありません。
実際、ADAMTS13の低下が高度ではない症例においても血漿交換が有効の場合があります。
また、ADAMTS13の低下は他疾患においても見られます。
しかし、ADAMTS13が高度に低下したTTP症例においては、血漿交換に加えて副腎皮質ステロイドや他の免疫抑制療法が有効であること、再発しやすいことと言った特徴がみられます。
TTPの予後は血漿交換の導入により明らかに改善し、約80%の症例においては急性期を脱することができます。
ただし、完全に回復したようにみえる症例であっても、多くの場合は軽症の認知機能障害が残存します。
TTPに対する、より有効で安全な治療が求められています。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:31
| 出血性疾患
妊娠と特発性血小板減少性紫斑病(ITP)
特発性血小板減少性紫斑病(ITP)は、血液内科が担当する疾患としては、最も多い疾患の一つではないかと思います(参考:ITP/医師国家試験対策)。
あるいは、血液内科以外の領域を専門とする内科医にとっても、日常臨床においてしばしば診療の機会があるのではないかと思います。
今回紹介させていただく論文は、妊娠女性のITPを論じたものです。
「妊娠のITPに関する後方視的検討」
著者名:Fujita A, et al.
雑誌名:Int J Hematol 92: 463-467, 2010.
<論文の要旨>
特発性血小板減少性紫斑病(ITP)は、妊娠した女性においてもみられることがある疾患です。
著者らは自施設で経験した妊娠ITP症例の臨床的特徴について検討しました(2000年3月1日〜2008年3月31日の期間の症例)。
妊娠ITPの20症例で、23回の出産、24児が対象となりました。以下のような検討結果が得られました。
・ 8症例においてステロイド治療が行われましたが、反応しなかったのは1例のみでした。
・ 母親の血小板数と出産時の出血量との間には相関はみられませんでした。
・ 新生児2例においては血小板数3万/μl未満となり、免疫グロブリン大量療法による治療が行われました(1例ではステロイド治療も受けました)。
・ 出産時の母親の血小板数と、出生児の血小板数との間には相関はみられませんでした。
・ 全体として、母親にも出生児にも高度な出血はみられませんでした。
以上、妊娠ITP症例においても、血液専門医と産科専門医の充分な管理が行われていれば、高度の血小板数低下がみられる場合であっても、妊娠合併症はみられないものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:18
| 出血性疾患
外傷性出血と遺伝子組換え活性型第VII因子製剤(rFVIIa)
遺伝子組換え活性型第VII因子製剤(rFVIIa)(商品名:ノボセブン)の保険適応は、第VIII因子インヒビター(先天性血友病Aにインヒビターが出現した場合、後天性血友病)と言った、極めてまれな疾患に対してのみなのですが、その他の種々の出血に対して有効と期待されています。
rFVIIaに関する論文も多いのですが、保険外使用に関しては、positiveな論調のものと、慎重な論調のもの、いずれもあるようです。
今回紹介させていただく論文は、J Traumaからです。
「難治性の外傷性出血に対する遺伝子組換え活性型第VII因子製剤(rFVIIa)の有用性」
著者名:Hauser CJ, et al.
雑誌名:J Trauma 69: 489-500, 2010.
<論文の要旨>
外傷に伴う凝固異常は、出血による早期死亡と外臓器不全による晩期死亡に寄与しています。
遺伝子組換え活性型第VII因子製剤(rFVIIa)は、外傷性出血を軽減し予後を改善するのではないかと期待されています。
著者らは、外傷573症例(12時間以内に赤血球輸血4〜8単位を要した例)を対象として検討しました。
症例は(rFVIIa)投与群(200μg/kg初回投与後、1&3時間後に100μg/kg)とプラセボ投与群に分類されました。
1,502症例を登録する予定でしたが、予想していた死亡率(27.5%)よりも実際の死亡率(10.8%)が低く有意差が出ないと判断されたため、573症例の登録で試験中止となりました。
死亡率は、鈍的外傷の場合は、rFVIIa群11.0%、プラセボ群10.7%(P=0.93)、鋭的外傷の場合はrFVIIa18.2%、プラセボ群13.2%(P=0.40)でした。
48時間以内の赤血球輸血量は、鈍的外傷では、rFVIIa群では7.8±10.6単位、プラセボ群では9.1±11.3単位(P=0.04)でした。
またその他の全血液製剤を含めると、前者は19.0±27.1単位、後者は23.5±28.0単位でした(P=0.04)。血栓症の有害事象は両群間で有意差は見られませんでした。
以上、rFVIIaは外傷性出血患者における輸血量を減らしましたが、予後への影響は見られませんでした。また、外傷性出血症例における予後を指標とした臨床試験は行いにくいものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:09
| 出血性疾患
後天性第V因子インヒビター
今回紹介させていただく論文は、日本検査血液学会雑誌からです。
日本検査血液学会は誕生してまだ若い学会なのですが、会員数の伸びに勢いがあり、ほのぼのとした感じもあります。管理人が好きな学会の一つです。
検査技師、医師、企業など多くの職種の方々の交流が密に行われており、この点でも意義深い学会になっています。
日本検査血液学会雑誌に、後天性第V因子インヒビターの1例が報告されていました。
「血尿が発見の糸口となった後天性第V因子インヒビターの1例」
著者名:財川英紀 ほか。
雑誌名:日本検査血液学会雑誌 11: 316-320, 2010.
<論文の要旨>
症例は54歳女性です。
2009年2月、血尿を主訴に当院泌尿器科を受診、凝固検査においてPT 91.7秒(INR 8以上)、APTT 200秒以上と著明な延長を認め、Cross Mixing Testにおいて凝固時間の補正は認められずインヒビターパターンを示したため、血液内科紹介となりました。
精査の結果、第V因子活性3%以下、Bethesda法にて5.0 BU/mlと第V因子に対するインヒビターの存在が確認され、後天性第V因子インヒビターによる凝固障害と診断されました。
入院後プレドニゾロン投与による治療が開始され、急速にインヒビター活性は低下、約2カ月で凝固機能が回復し退院、外来観察となりました。本症例は自己免疫疾患や悪性腫瘍は否定的であり発生機所は不明なため、特発性と考えられました。
後天性第V因子インヒビター(この論文記載真内容から):
稀な疾患であり、高齢者に多く発症し、出血症状は軽度なものから致死的出血を呈するものまで様々で、インヒビター力価と出血症状が相関しないとの報告があり、基礎疾患に自己免疫疾患やリンパ増殖性疾患などの悪性腫瘍をもつ場合が多いが特発性のものも報告されています。
発症原因が明らかなものに、術中使用される牛トロンビン製剤との関連なども報告されていますが、現時点でインヒビター発生に関して明らかにされているのは一部で、病因の大半は未解決で発症を予測することはできません。
後天性第Vインヒビターの治療としては、免疫抑制療法や血小板輸血(第V因子が血小板中に存在するため)による止血療法などが推奨されていますが、稀な症例のため明確な治療法は確立されていません。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 21:53
| 出血性疾患
特発性血小板減少性紫斑病(ITP)に対するリツキシマブ治療
特発性血小板減少性紫斑病(ITP)の治療は、ピロリ菌の除菌療法によって大きな進展がありましたが、それでもやはり難治の症例は少なくありません(ピロリ菌と特発性血小板減少性紫斑病(ITP))。
近年、リツキシマブが多くの自己免疫性疾患に応用されるようになるなかで、ITPに対する使用例も増えているようです。この場合、短期的な効果のみならず、長期的な効果はどうなのでしょうか。
今回紹介させていただく論文は、この点を論じています。
「ITPに対するリツキシマブ治療(持続的な寛解例は?)」
著者名:Aleem A, et al.
雑誌名:Int J Hematol 92: 283-288, 2010.
<論文の要旨>
標準的な治療に反応しない特発性血小板減少紫斑病(ITP)の治療には難渋します。最近、リツキシマブ(抗CD20モノクローナル抗体)がITPに対して有効との報告もみられます。
著者らは再燃性または不応性のITP24症例に対して29回のリツキシマブ投与を行いました(後方視的検討)。
その結果、有効率は、19/29(66%)でした。
治療開始から反応がみられるまでの中央値は3週(1〜20週)であり、効果持続の中央値は13週間(1週〜55ヶ月)でした。
効果持続は短期間であり、中央値22ヶ月(2〜70ヶ月)の経過観察期間において、10回(34%)では6ヶ月後においても効果が持続し、7回(24%)では1年以上の効果が持続し、直近の診察時点において効果が持続していたのは5症例のみでした。
摘脾術が行われていた症例では有意に反応不良でした(P=0.034)。
リツキシマブ治療に失敗し、摘脾術を含む数多くの治療歴のある症例では、その後の治療成績も不良でした。
以上、リツキシマブは、再発性または不応性のITPの一部の症例に対して有効ですが、効果が持続する症例は少ないと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:03
| 出血性疾患
血友病性関節症の病態生理
血友病症例の治療目標の一つとして、血友病性関節症に進行させないことがあげられます。
昔は血液凝固因子製剤(血友病Aの場合は、第VIII因子製剤)は出血時に輸注するのが一般的な治療法でしたが、近年、特に重症例では出血時ではなく定期的に予防輸注する方法が行われるようになりました。これも、血友病性関節症に進行させないことが、その大きな目的です。
今回紹介させていただく論文は、血友病性関節症の病態生理に関する論文です。
「血液に起因する関節疾患(血友病性関節症の病態生理)」
著者名:Valentino LA, et al.
雑誌名:J Thromb Haemost 8: 1895-1902, 2010.
<論文の要旨>
血友病症例において、関節内出血を繰返した場合に高頻度にみられる重症の合併症として、関節症をあげることができるます。
その結果、痛み、変形、可動域制限などをきたすことになります。
血友病性関節症の病態は完全には解明されていませんが、関節リウマチにおける関節炎や炎症過程でみられる変形性関節障害と類似していると考えられています。
本総説論文では、各種血液成分が関節の各部に与える影響についてまとめています。興味のあるかたは、直接論文を読まれることをお薦めしたいと思います。
血友病性関節症の原因となる血液成分
・血液成分
1.酵素:MCP-1,-3,-13、トロンビン、トリプターゼ、エラスターゼ、カテプシンなど。
2.サイトカイン&ケモカイン:IL-1、IL-6、TNF-α、MCP-1。
3.成長因子:VEGF、PDGF
・細胞成分
1. 赤血球:ヘモグロビン、鉄
2. 白血球
3. 単球/マクロファージ:TIMP-1
4. CD3陽性T細胞、血小板:成長因子
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:23
| 出血性疾患
第VIII因子濃縮製剤とインヒビター:遺伝子組換え or 血漿由来?
血液凝固因子製剤は、遺伝子組換え製剤が主流になりつつあります。
しかし、純度の高い遺伝子組換え製剤よりも、血漿由来製剤の方がインヒビターの発症率が低いのではないか、あるいは免疫寛容療法の成功率が高いのではないかという考え方もありました。
今回紹介させていただく論文は、この点を論じています。
「血友病Aに対するVWF含有の第VIII因子濃縮製剤とインヒビター」
著者名:Franchini M, et al.
雑誌名:Thromb Haemost 104 : 931-940, 2010.
<論文の要旨>
血友病Aにおいて第VIII因子活性を抑制するインヒビター(第VIII因子インヒビター)の出現は、血友病A治療における最も重大な合併症です。
第VIII因子インヒビターを発症すると、標準的な治療に反応しなくなり出血症状が悪化します。
この場合の短期的な目標は出血症状を止めることであり、長期的な目標は特に高力価症例においては免疫寛容療法によりインヒビターを永続的に消失させることです(参考:止血治療&免疫抑制治療;先天性ではなく後天性血友病の場合)。
in vitroの検討や一部の臨床試験の結果より、von Willebrand因子(VWF)を含有した第VIII因子濃縮製剤は、高純度の遺伝子組換え製剤よりもインヒビターを出現させにくいのではないかという考え方があります。
また、免疫寛容療法の成功率は血漿由来製剤の方が高いのではないかと言う考え方があります。
著者らは、この点を明らかにするために、現在入手可能な臨床試験の結果を解析しました。
その結果、血友病Aに対する凝固因子製剤の製造法の差違により、インヒビターの発症率や、免疫寛容療法の成功率に差はないことが判明しました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:07
| 出血性疾患
骨髄破壊的&非破壊的前処置:造血幹細胞移植入門(18)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:骨髄 破壊的&非破壊的 前処置
全身放射線照射や大量抗がん剤治療により、骨髄中のがん細胞を正常な血液細胞とともに全滅させることを主眼に行われる前処置が、「骨髄破壊的(myeloablative)」前処置です。
移植前に「骨髄破壊(myeloablation)」することは造血幹細胞移植の原点であり、1980年代まで前処置は全てこの考えで行われていました。
「従来の移植(conventional transplantation)」と言えば、これを指します。
「ミニ移植」(後述)に対して、「フル移植」と呼ばれることもあります。
副作用も強烈で、おのずと造血幹細胞移植の対象も若く全身状態が落ち着いた患者に限られていました。
その後、レシピエントの免疫担当細胞を減らし働きを落とすことができれば、生着を果たせることが動物実験で明らかとなり、あえて骨髄を破壊尽くさない「骨髄非破壊的(nonmyeloablative)」前処置移植が開発されました(副作用とミニ移植:造血幹細胞移植入門(15))。
1990年代に始まったこの移植は、「ミニ移植(mini-transplant)」や「緩和的前処置(reduced-intensity conditioning)移植」などとも呼ばれ、前処置毒性の低さから、一気に広がりました。
海外では外来で移植を行う施設もあり、「ドライブスルー移植」と呼ばれることもあります。
ミニ移植により、従来は同種移植が不可能と考えられた60代や全身状態が不安定な患者にも、移植ができるようになりました。
白血病やリンパ腫、骨髄腫が60代以降に発症年齢のピークをむかえることも、ミニ移植が急激に増えた背景にあります。
小児を中心に若年急性白血病患者は、化学療法が効きやすく、そもそも造血幹細胞移植の適応とならない患者が多いです。
免疫抑制療法が確立している小児再生不良性貧血も同じです。
その結果、同種造血幹細胞移植は、ミニ移植が過半数を占めています。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:19
| 血液疾患(汎血球減少、移植他)
移植前処置:造血幹細胞移植入門(17)
造血幹細胞移植入門(インデックス)へ
患者は、造血幹細胞移植の7-10日くらい前から抗がん剤治療や放射線治療を受けます。
これは「移植前処置(conditioning)」(または「移植前治療」)と呼ばれます。
移植前処置は、がん細胞を死滅させる以外に、移植する造血幹細胞が住み着きやすくなるように、患者自身がもともと持っている正常な血液細胞を減らしたり無くしたり、また弱めたりする目的があります。
患者は、移植前処置を受けると、細菌やウイルス・かびといった微生物に対する抵抗力(=免疫)も低下します。
そこで、感染を防ぐために無菌室(バイオクリーンルーム)など移植専用の病室を利用し、感染予防薬(抗真菌剤、抗細菌剤、抗ウイルス剤)を使い始めるのが一般的です。
移植前処置終了直後は、抗がん剤が患者の体内に高濃度で残っていますので、すぐに造血幹細胞を輸注すると、折角の造血幹細胞が傷んでしまう恐れがあります。
抗がん剤の種類にもよりますが、通常は、抗がん剤治療終了から2日以上空けてから、造血幹細胞を輸注します。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:01
| 血液疾患(汎血球減少、移植他)
謹賀新年:金沢大学第三内科(血液・呼吸器内科)
明けましておめでとうございます。
旧年中は大変お世話になりありがとうございました。
本苑もどうかよろしくお願い申しあげます。
追伸:
金沢の街並は、雪化粧の状態になっています。心穏やかに眺めますと、とても綺麗に思うこともあるのですが、なかなかゆとりを持って眺める機会がないかも知れませんね。
【リンク】
金沢大学第三内科(血液・呼吸器内科)病棟クリスマスコンサート(3)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:09
| その他
社会復帰へ:造血幹細胞移植入門(16)
造血幹細胞移植入門(インデックス)へ
移植された新しい造血幹細胞は、2-4週ぐらいで患者の骨髄に住み着きます。これを生着と言います。
生着後白血球の数は徐々に増え、移植病室から一般病室に移ることになります。
ただし、微生物に対する抵抗力(免疫力)はしばらく戻りません。
特にGVHDを合併し、免疫抑制療法を受けている間は免疫不全状態が続きます。
サイトメガロウイルス感染症や帯状疱疹、細菌感染症、真菌感染症など、様々な感染症が起こりやすくなります。
その都度治療を受けるか、予防策が講じられます。
せっかく病気がよくなっても、再発する可能性は残ります。
通常は移植後1-4か月程度で退院しますが、その後も移植の毒性(副作用)や合併症など、乗り越えていく山は多いです。
担当医や看護師、薬剤師、ソシアルワーカー、心のケアの専門家などと相談しながら、徐々に社会復帰を目指します。
その過程において、家族や友人など親しい人たちのサポートは非常に重要です。
社会復帰には、早くて移植後3-6か月、場合によっては数年かかることもあります。
回復の速さは患者の状態や年齢、病気の種類により様々です。
焦らず慌てず、じっくりとリハビリにつとめることが大切です。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:24
| 血液疾患(汎血球減少、移植他)
イピリムマブと後天性血友病A
後天性血友病の基礎疾患はいくつか知られていますが、今回のN Engl J Medの論文では、 イピリムマブにより第VIII因子インヒビターが出現した症例を報告しています(参考:
後天性血友病、
PT-INR、
APTT)。
「イピリムマブによって誘導された後天性血友病A」
著者名:Delyon J, et al.
雑誌名:N Engl J Med 365: 1747-1748, 2011.
<論文の要旨>
イピリムマブは、細胞障害性Tリンパ球抗原4(CTLA 4)に対するモノクローナル抗体であり、転移性悪性黒色腫の予後を改善することが知られています。
転移性悪性黒色腫症例(42歳男性)が、化学療法などによる加療が行われましたが、病状が進行するために、イピリムマブ(3mg/kg、3週毎)による加療が行われました。
4回目の投与の数日前に、肉眼的血尿が観察されました(膀胱転移部位からの出血)。
血液検査より、
第VIII因子インヒビター(26B.U.)の存在が確認されました。
ステロイドによる免疫抑制療法と遺伝子組換え活性型第VII因子製剤(rFVIIa:
ノボセブン)による止血治療が行われました。
固形癌は
後天性血友病Aの原因となることがありますが、悪性黒色腫での報告は皆無です。
イピリムマブは、種々の免疫関連有害事象(大腸炎、下重体炎、甲状腺炎、肝炎、腎炎)を誘導することが知られていますが、後天性血友病の発症もありうるものと考えられました。
投稿者:血液内科・呼吸器内科at 01:38
| 出血性疾患
イピリムマブと後天性血友病A
後天性血友病の基礎疾患はいくつか知られていますが、今回のN Engl J Medの論文では、 イピリムマブにより第VIII因子インヒビターが出現した症例を報告しています(参考:
後天性血友病、
PT-INR、
APTT)。
「イピリムマブによって誘導された後天性血友病A」
著者名:Delyon J, et al.
雑誌名:N Engl J Med 365: 1747-1748, 2011.
<論文の要旨>
イピリムマブは、細胞障害性Tリンパ球抗原4(CTLA 4)に対するモノクローナル抗体であり、転移性悪性黒色腫の予後を改善することが知られています。
転移性悪性黒色腫症例(42歳男性)が、化学療法などによる加療が行われましたが、病状が進行するために、イピリムマブ(3mg/kg、3週毎)による加療が行われました。
4回目の投与の数日前に、肉眼的血尿が観察されました(膀胱転移部位からの出血)。
血液検査より、
第VIII因子インヒビター(26B.U.)の存在が確認されました。
ステロイドによる免疫抑制療法と遺伝子組換え活性型第VII因子製剤(rFVIIa:
ノボセブン)による止血治療が行われました。
固形癌は
後天性血友病Aの原因となることがありますが、悪性黒色腫での報告は皆無です。
イピリムマブは、種々の免疫関連有害事象(大腸炎、下重体炎、甲状腺炎、肝炎、腎炎)を誘導することが知られていますが、後天性血友病の発症もありうるものと考えられました。
投稿者:血液内科・呼吸器内科at 01:38
| 出血性疾患
副作用とミニ移植:造血幹細胞移植入門(15)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:
もともと内臓に障害がある、高齢、感染症を有しているなどの理由で、通常の強い前処置が実施できない場合、前処置を弱めた移植(骨髄非破壊的前処置同種造血幹細胞移植 = ミニ移植)を行うことがあります(上表)。
ミニ移植では、抗がん剤や放射線治療に伴う副作用が普通より軽く済むという利点があります。
一方、移植後もがん細胞がある程度残り、再発しやすくなる可能性があります。
ただし、同種造血幹細胞移植では、ドナーのリンパ球が患者のがん細胞を「異物」として認識し、免疫力でがん細胞を退治してしまう効果が期待できます。
これは「移植した血液による抗腫瘍効果(graft-versus-malignancy: GVM)効果」と呼ばれています。
特に、「移植した血液による抗白血病効果」は「GVL (graft-versus-leukemia)効果」と呼ばれています。
そのため、骨髄非破壊的前処置を受けたからといって、再発しやすくなるとは一概に言えません。
なお、GVM効果がみられやすいがんとみられにくいがんがあります。
GVM効果が期待できるがんの代表は慢性骨髄性白血病です。
また、自家・同系造血幹細胞移植後にGVM効果は期待できないため、緩和的前処置後の自家・同系移植は通常行われません。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:09
| 血液疾患(汎血球減少、移植他)
移植後合併症:造血幹細胞移植入門(14)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:造血幹細胞移植移植後の合併症
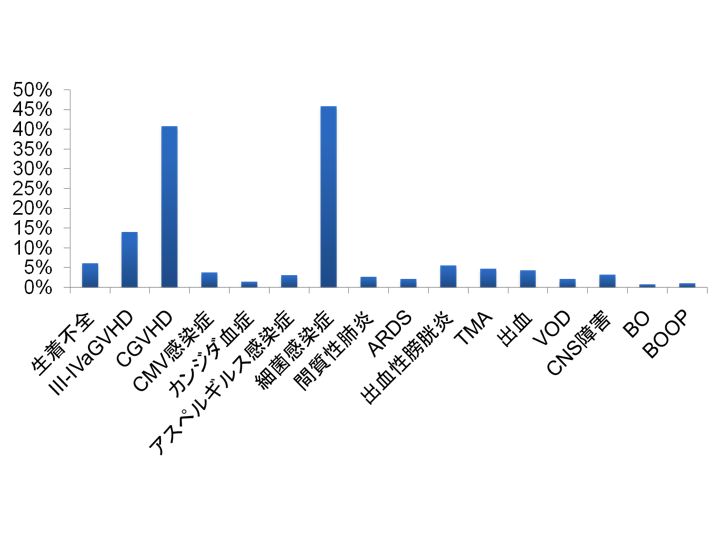
造血幹細胞移植の主な副作用は、前処置による臓器障害、感染症、GVHDです(上図)。
再発死亡も多いです(造血幹細胞移植後の死因:造血幹細胞移植入門(7))。
移植直後は、抗がん剤や放射線治療などの影響で口の中や食道・胃・腸の粘膜がいたみ、口の中のいたみや吐き気、下痢などのため、ほとんど食事がとれなくなることがあります。口の痛みをとるため、モルヒネなど強い痛み止めが必要になることもあります。
また、肝臓が腫れて痛み、黄だんがあらわれる「肝中心静脈閉塞症(VOD)」といった病気が起こることもあります。
そのほか、腎臓の調子が悪くなり全身がむくむ、心臓や肺の調子が悪くなるなど、軽いものから命に危険が及ぶ重いものまで、移植直後は様々な副作用が起こります。
発熱や重い感染症がみられることもあり、抗生剤を含め様々な治療薬が用いられます。
治療薬の副作用がみられることもあります。
【関連記事】
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:46
| 血液疾患(汎血球減少、移植他)