慢性GVHDの治療:造血幹細胞移植入門(50)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:慢性GVHD治療
一次治療
慢性GVHDの標準的な一次治療はステロイドです。プレドニゾロン換算0.5-1.0 mg/kgで開始することが多いですが、ステロイド量と有効性の関連は不明です。
ステロイドにCSPを加えても、慢性GVHD治療効果における上乗せ効果はありませんでしたが、骨頭壊死は減少しました。
Koc S, Leisenring W, Flowers ME, et al. Therapy for chronic graft-versus-host disease: a randomized trial comparing cyclosporine plus prednisone versus prednisone alone. Blood. 2002;100:48-51.
長期ステロイド投与の毒性を考慮しますと、ステロイドの必要量を減らす目的でのCI併用は妥当と思われます。なお、MMFによる一次治療の効果は否定的です。
Martin PJ, Storer BE, Rowley SD, et al. Evaluation of mycophenolate mofetil for initial treatment of chronic graft-versus-host disease. Blood. 2009.
二次治療
ステロイド抵抗性慢性GVHD
(慢性GVHDに対する二次治療の適応)に、高用量ステロイドやCSPからTACへの変更・シロリムス(以下全て保険未承認)・ECP・ソラレン紫外線療法(PUVA)・サリドマイド・リツキシマブ・MMFなどが試みられてきましたが、急性GVHDと同様、標準的な二次治療はありません。
慢性GVHDに対する二次治療の適応(以下のいずれか)
・一次治療のプレドニゾロン1 mg/kgを2週間投与しても増悪
・4-8週間0.5 mg/kg以上のプレドニゾロンを継続しても改善しない
・症状再燃のためプレドニゾロンを0.5 mg/kg未満に減量できない
肺慢性GVHD
閉塞性細気管支炎(BO)などの肺慢性GVHDに、免疫抑制療法は通常無効です。
唯一の根治療法は肺移植ですが、社会的コンセンサスやドナーの問題もあり、適応は難しいです。
Sano Y, Date H, Nagahiro I, Aoe M, Shimizu N. Living-donor lobar lung transplantation for bronchiolitis obliterans after bone marrow transplantation. Ann Thorac Surg. 2005;79:1051-1052.
最近ECPの治療成績が報告され、肺慢性GVHD 6例(54%)に有効でした。6例中1例は完全寛解となり、呼吸器症状は消失、呼吸機能も改善し、免疫抑制療法も離脱しました。
Couriel DR, Hosing C, Saliba R, et al. Extracorporeal photochemotherapy for the treatment of steroid-resistant chronic GVHD. Blood. 2006;107:3074-3080.
実践的な報告として、吸入ステロイドが肺慢性GVHDの進展防止に有用との報告もあります。
Bashoura L, Gupta S, Jain A, et al. Inhaled corticosteroids stabilize constrictive bronchiolitis after hematopoietic stem cell transplantation. Bone Marrow Transplant. 2008;41:63-67.
局所・支持療法
慢性GVHDの治療は長期間に及び、感染症や臓器障害に対する予防策・治療も予後を左右します。
局所・支持療法は、造血細胞移植ガイドラインに詳述されています。
日本造血細胞移植学会. http://www.jshct.com/. 2010.
【関連記事】
・
幼若血小板比率(IPF)/網血小板(10回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:14
| 血液疾患(汎血球減少、移植他)
急性GVHDの二次治療:造血幹細胞移植入門(49)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:急性GVHDの二次治療
二次治療
一次治療抵抗例の予後は不良です。
ATGや高用量ステロイド、CSPからTACへの変更、CD5抗毒素(以下全て保険未承認)、抗IL-2レセプター抗体、TNFα阻害薬、
体外光化学療法(ECP)・
MMF・
間葉系幹細胞(MSC)療法といった二次治療(サルベージ治療)が試みられていますが、標準治療は確立していません。
強力免疫抑制療法は、急性GVHDが改善しても、重症感染症の誘発により相殺されるという、長年のジレンマがあります。
MSC
MSC療法の第II相試験では、難治性急性GVHD患者の55%に完全寛解が得られました。輸注するMSCが患者のHLAに無関係のthird partyで良いことも利点の1つです。
Le Blanc K, Frassoni F, Ball L, et al. Mesenchymal stem cells for treatment of steroid-resistant, severe, acute graft-versus-host disease: a phase II study. Lancet. 2008;371:1579-1586.
ECP
ECPには、抗炎症作用・樹状細胞制御・調製性T細胞増加・リンパ球アポトーシス促進などの効果があります。第II相試験では、難治性急性GVHD患者の60-80%に完全寛解が得られました。
Gatza E, Rogers CE, Clouthier SG, et al. Extracorporeal photopheresis reverses experimental graft-versus-host disease through regulatory T cells. Blood. 2008;112:1515-1521.
MMF
MMFは、急性・慢性GVHDの二次治療に多用され、有効率は30-90%です。
Mielcarek M, Storer BE, Boeckh M, et al. Initial therapy of acute graft-versus-host disease with low-dose prednisone does not compromise patient outcomes. Blood. 2009;113:2888-2894.
Takami A, Mochizuki K, Okumura H, et al. Mycophenolate mofetil is effective and well tolerated in the treatment of refractory acute and chronic graft-versus-host disease. Int J Hematol. 2006;83:80-85.
MMFは、CIと異なり、血管内皮細胞障害やgraft-versus-leukemia効果への影響はないと考えられています。
国内では、MMFを500-1000 mgで開始し、1000-2000 mgで改善する場合が多いです。
【関連記事】
・
幼若血小板比率(IPF)/網血小板(10回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:48
| 血液疾患(汎血球減少、移植他)
DICの多様性:準備状態・(非)顕性・(非)炎症性
播種性血管内凝固症候群(DIC)の分類(多様性)の記事を続けたいと思います。
【DIC準備状態、pre-DIC、切迫DIC】
予後不良のDICの予後を少しでも良くしたいという臨床的ニーズから、早期治療を行いやすくするために、これらの用語が用いられることがあります。
これらに関しても明確な定義がある訳ではありませんが、例えば
厚生省DIC診断基準でDICと診断されるような症例であっても、その前段階としてDIC準備状態、pre-DIC、切迫DICと言える時期があるのではないかという考え方が背景にあります。
【顕性DICと非顕性DIC】
DICの臨床症状の有無による分類法です。
顕性DIC(overt DIC)は、DICの臨床症状である出血症状や臓器症状(参考:
DICの症状)が出現した場合に使用し、非顕性DIC(non-overt DIC)はDICの臨床症状が出現していない場合に使用されます。
【炎症性DICと非炎症DIC】
炎症性DIC(inflammatory DIC)は、感染症に合併したDICに代表されるように、LPSや炎症性サイトカインの関与が大きいDICです。
非炎症性DIC(non-inflammatory DIC)は、造血器悪性腫瘍、固形癌などに合併したDICに代表されるようにLPSや炎症性サイトカインの関与に乏しいです。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:05
| DIC
DICの多様性(病型分類):急性・慢性・(非)代償性
播種性血管内凝固症候群(DIC)は、とても多様です。
DICの病型分類(線溶抑制型、線溶均衡型、線溶亢進型)は、既に記事にさせていただいていますが、これ以外にもDICの分類は多数あります。
DICの多様性を示していると思います。
【急性DICと慢性DIC】
DICの経過から、急性DICと慢性DICという分類法があります。
何日までの経過があれば急性期であるというような明確な線引きがある訳ではないため、やや概念的な分類です。
急性DICの代表的基礎疾患:
敗血症、その他の重症感染症、急性白血病、外傷、熱傷、熱中症、産科合併症(常位胎盤早期剥離、羊水塞栓)、劇症肝炎、急性膵炎、ショック、横紋筋融解など。
慢性DICの代表的基礎疾患:
固形癌、腹部大動脈瘤、巨大血管腫など。
(腹部大動脈瘤や巨大血管腫などは、しばしば年単位経過を取ることが少なくありません)
【代償性DICと非代償性DIC】
消費性凝固障害の有無による分類です。
代償性DICは、血小板や凝固因子と言った止血因子がDICのために消費はされているものの、骨髄からの血小板産生や肝からの凝固因子産生が十分であるために、血小板や凝固因子が低下しない状態です(消費性凝固障害の状態ではありません)。
非代償性DICは、血小板や凝固因子の消費が速く、血小板産生や凝固因子産生が追い付かないために、血小板や凝固因子が低下する状態です(消費性凝固障害の状態です)。
時に血小板や凝固因子が正常値以上に上昇することもあり、この場合、
過代償性DICと称することもあります。
代償性DICや非代償性DICも明確な診断基準がある訳ではなく、概念的な分類です。
なお、代償性DICに関しては、
FDPは上昇しますが、血小板数や凝固因子低下がないため、旧厚生省DIC診断基準ではDICと診断されないことが多いです(参考:
FDPとDダイマー)。
DICの多様性:準備状態・(非)顕性・(非)炎症性 へ続く
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:51
| DIC
活性化プロテインC、リコモジュリンとDIC
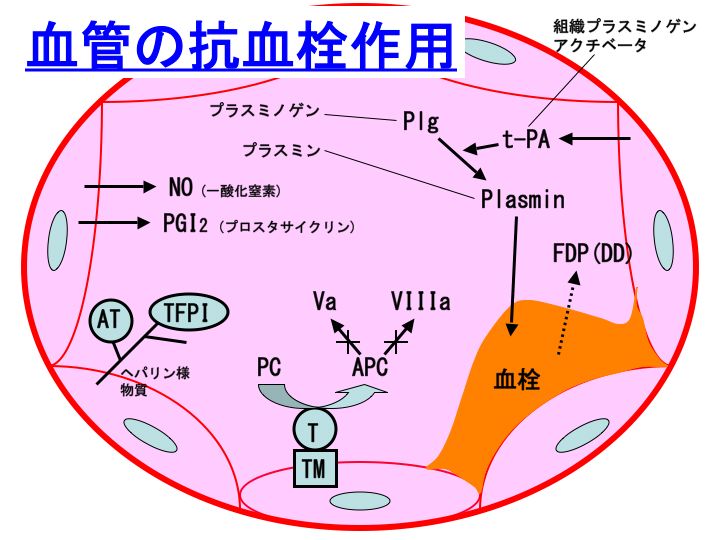
AT:アンチトロンビン、TFPI:組織因子経路インヒビター、T:トロンビン、TM:トロンボモジュリン、PC:プロテインC、APC:活性化プロテインC、Va:活性型第V因子、VIIIa:活性型第VIII因子、t-PA:組織プラスミノゲンアクチベータ。
血液は血管内循環中は凝固しませんが、この点で血管内皮の果たす役割は大きいです。
具体的には、血管内皮にはトロンボモジュリン(thrombomodulin:TM)、ヘパリン様物質、プロスタサイクリン(PGI2)、一酸化窒素(NO)、組織プラスミノゲンアクチベータ(t-PA)などの抗血栓性物質が存在または産生されています。
この中でも、プロテインC(protein C:PC)-TMシステムの意義は大きいです。
トロンビンが産生されて血管内皮上のTMと結合しますと、トロンビン- TM複合体が形成されます。
この複合体は、プロテインCを活性化プロテインC(activated protein C:APC)に転換します。
APCは、活性型第V因子と、活性型第VIII因子を不活化することで、抗凝固活性を発揮します。
トロンビンは、その本来の性格は向凝固性ですが、TMと複合体を形成することによりAPCの産生に寄与するという観点から、抗凝固性の性格に転換することになります。
APCは、日本では、アナクトCの商品名で製剤が存在します。
本薬は、播種性血管内凝固症候群(DIC)の臨床試験が日本で行われた経緯がありますが、DIC治療薬としては認可されませんでした。
Aoki N, et al.:A comparative double-blind randomized trial of activated protein C and unfractionated heparin in the treatment of disseminated intravascular coagulation. Int J Hematol 75:540, 2002.
アナクトCは、現在、先天性プロテインC欠乏症に起因する深部静脈血栓症、急性肺血栓塞栓症、電撃性紫斑病に対してのみの認可となっています。これらの疾患は稀であるために、日本においてAPC製剤が使用されることは極めて少ないと思われます。
播種性血管内凝固症候群(DIC)のガイドライン的な文献としては、日本血栓止血学会誌に掲載されたものが存在しますがDICに対するAPC製剤は記載されていません。
日本血栓止血学会学術標準化委員会DIC部会:日本血栓止血学会誌 20: 77, 2009.
なおこれが作成された時は、TM製剤(リコモジュリン)もまだ使用できない時期であったためTM製剤の記載もなされていません(改訂版の登場が待たれます)。
海外では、DICではなく重症敗血症を対象にしたAPCの臨床試験(PROWESS study)があります(敗血症と凝固・DIC/抗炎症効果:活性化プロテインC)。
Bernard GR, et al. : Efficacy and safety of recombinant human activated protein C for severe sepsis.
N Engl J Med 344: 699. 2001.
APCが投与されたところ、28日後の時点における死亡率はAPC群24.7%(プラセボ群30.8%)でした(p=0.005)。
しかし、その後の報告では、APC投与群では出血の有害事象が有意に高頻度であること、本薬は多臓器不全を合併し予後不良と考えられる症例に対してのみ有効であることなどの議論がなされています(活性化プロテインCの臨床試験)。
トロンボモジュリンアルファ(TM製剤)は商品名リコモジュリンとして、現在DICの適応を有しています。本薬は日本で質の高い臨床試験が行われました。
Saito H, et al.: Efficacy and safety of recombinant human soluble thrombomodulin (ART-123) in disseminated intravascular coagulation: results of a phase III, randomized, double-blind clinical trial. J Thromb Haemost 5: 31. 2007.
造血器悪性腫瘍および重症感染症を基礎疾患としたDIC(n=234)に対して、TM製剤または低用量未分画ヘパリン6日間が投与される二重盲見無作為臨床試験の結果、TM製剤投与群でのDIC離脱率が66.1%に対して、ヘパリン投与群でのDIC離脱率は49.9%に留まりました。
また、TM製剤投与群では出血症状の改善が有意に高率でした。
出血と関連した有害事象は、TM製剤投与群では43.1%だったのに対して、ヘパリン投与群では56.5%に達しています。
このように、TM製剤を投与した場合に、DIC離脱率そして出血の軽減の観点から優れた効果を発揮するものと考えられます。
現在TM製剤の適応疾患はDICのみですが、 TMには抗凝固活性のみならず強力な抗炎症効果の存在が知られています(炎症性サイトカインの抑制、LPSやHMGB-1の吸着など)。
今後、DICの合併の有無にかかわらず敗血症に対して有効かどうか、他の炎症性病態に対して有効かどうかなど検討したい課題が多いです。
なお、TM製剤はヘパリンと比較して使用しやすい薬物ですが、腎代謝されるために、腎不全症例では使用量を減ずる注意が必要です。
また、出血の副作用を増加させないようにするため、ヘパリン類との併用は行わない方が良いです。
アンチトロンビン製剤との併用は期待する専門家が多いですが、結論は出ていません(保険診療上の扱いも不明です)。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:43
| DIC
特発性血小板減少性紫斑病(ITP)講演会のご案内
ITP学術講演会
日時:2011年5月20日(金)19:00〜20:30
会場:ホテル日航金沢 4階「鶴の間」
オープニングビデオ上映
【開会の辞】
金沢大学医薬保健研究域医学系 細胞移植学 教授 中尾 眞二
【一般演題】19:10-19:50
座長 金沢医科大学 血液免疫内科学 准教授 福島俊洋 先生
演者 金沢大学附属病院 血液内科 教授 中尾 眞二 医員 清木 ゆう
座長 富山大学附属病院 血液内科 診療講師 村上 純 先生
演者 福井大学医学部附属病院 輸血部 副部長 浦崎 芳正 先生
【特別講演】19:50-20:30
座長 金沢大学医薬保健研究域医学系 細胞移植学 教授 中尾 眞二
ITP診療におけるレボレードの可能性
演者 慶応義塾大学医学部 血液内科 講師 宮川 義隆 先生
【閉会の辞】
福井大学医学部附属病院 感染症・膠原病内科 診療教授 岩崎 博道 先生
主催:グラクソ・スミスクライン株式会社
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:01
| 研究会・セミナー案内
HIV感染症と静脈血栓塞栓症(VTE)
今回紹介させていただく論文は、HIV感染症と、静脈血栓塞栓症(VTE)、凝固検査の関連を検討した報告です。
「HIVに感染した南アフリカ人に対する抗レトロウイルス多剤併用療法が血管内活性化&凝固マーカーに及ぼす影響」
著者名:Jong E, et al.
雑誌名:Thromb Haemost 104: 1228-1234, 2010.
<論文の要旨>
HIVに感染した者は、静脈血栓塞栓症(VTE)に罹患しやすいことが知られていますが、抗レトロウイルス多剤併用療法(cART)が凝固マーカーに及ぼす影響をみた報告はありません。
著者らはHIV感染者に対してcARTを開始し、血管内皮活性化や凝固・抗凝固因子に与える影響を検討しました(HIV非感染の病院スタッフと比較)。
無症候性の深部静脈血栓症(DVT)を評価するために下肢静脈エコーも行われました。
対象は、HIV感染症123例です。
症例はほとんど黒人であり、高度の免疫不全状態にありました。
cART開始後に、CD4数は上昇し、HIVウイルス量は低下しました(7.2±1.6ヶ月の経過観察)。
HIV感染症においては非感染者と比較して、cART開始前に、血中VWF活性、Dダイマーは上昇し、活性化プロテインC sensitivity ratio (APC sr)は上昇し、総&遊離プロテインSおよびプロテインC活性は低下していました。
cART開始後は、APC srを除く全てのマーカーが改善傾向を示したが、完全には正常化しませんでした。
57例のサブグループでは、無症候性のDVTは検出されませんでした。
以上、HIV感染者においては凝固異常が高頻度にみられ、cART開始により軽快はするものの正常化はせず、止血バランス障害が持続するものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:04
| 血栓性疾患
先天性第VII因子欠損症とノボセブン(rFVIIa)
遺伝子組換え活性型第VII因子製剤(rFVIIa)(商品名:ノボセブン)は、インヒビター保有血友病や、後天性血友病に対する止血目的の治療薬として、認可されました(参考記事:止血剤の種類と疾患:ノボセブン、アドナ、トランサミンなど)。
現在は日本においても、先天性第VII因子欠損症に対する使用も可能になりました。
今回紹介させていただく論文は、第VII因子欠損症患者の手術における遺伝子組換え活性型第VII因子製剤の有用性と注意点を論じています。
「第VII因子欠損症患者の手術における遺伝子組換え活性型第VII因子製剤(rFVIIa)」
著者名:Mariani G, et al.
雑誌名:Br J Haematol 152: 340-346, 2011.
<論文の要旨>
先天性出血性素因を有する症例においては、手術に伴う過度の出血は重大な合併症であり、そのコントロールは重要です。
先天性第VII因子欠損症においては、手術時の管理法に関するデータはほとんどありません。
著者らは、STER(Seven Treatment Evaluation Registry)に登録された症例の検討を行いました。
先天性第VII因子欠損症34症例における41回の手術(大手術24回、小手術17回)に対して、遺伝子組換え活性型第VII因子製剤(rFVIIa、ノボセブン)の投与が行われました。
3回の大手術(整形外科手術)において出血がみられましたが、それらの手術でのrFVIIaの使用はごく少量でした。
また、抜歯が多数回くり返された1症例において、FVIIに対する抗体が出現しました。
30日間の経過観察において、血栓症の合併は1例も見られませんでした。
先天性第VII因子欠損症に対するrFVIIaによる補充療法は、適切な量で使用されれば有効であり、その適正使用量は少なくとも13μg/kg/1回を3回以上と算出されました(ROC解析より)。
また、rFVIIaの適正使用は、とくに大手術の際に重要と考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:27
| 出血性疾患
血友病の凝固因子製剤予防投与と頭蓋内出血(脳出血)
血友病の出血症状としては、関節内出血が最も高頻度に見られます。次いで、筋肉内出血ではないかと思います。
頭蓋内出血(脳出血)は極めてまれですが、一旦発症しますと問題ですので、その予防は重要です。
今回紹介させていただく論文は、血友病患者における凝固因子製剤予防投与と頭蓋内出血の関連について論じています。
「血友病患者における凝固因子製剤予防投与と頭蓋内出血の関連(USA)」
著者名:Witmer C, et al.
雑誌名:Br J Haematol 152: 211-216, 2011.
<論文の要旨>
血友病患者において、頭蓋内出血(ICH)は最も重症の出血です。
著者らは、血友病患者におけるICHの危険因子を究明し、予防投与がICH発症を抑制するかどうか検討しました。
2歳以上の血友病10,262例のうち、199例(1.9%)においてICHの発症がみられました(発症率390/105人・年)。
88/199例(44%)において頭部外傷に起因するものと報告されていました。
ICHによる死亡は、39/199例(19.6%)でした。
有意なICH危険因子は、高力価インヒビター(OR4.01)、ICHの既往(OR3.62)、重症血友病(OR3.25)でした。
予防投与は、HIV陰性でインヒビターの出現していない重症血友病におけるICH発症を有意に抑制しました。
ICHの最も強い危険因子は、インヒビター保有、ICHの既往、重症血友病、頭部外傷でした。
以上、血友病に対する凝固因子製剤の予防投与は、合併症のない重症血友病におけるICHの発症を抑制するものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:05
| 出血性疾患
第VIII因子インヒビターとトロンビン形成試験(TGT)
トロンビン形成試験(thrombin generation test : TGT) は、専門誌ではしばしば登場する検査です。
今回紹介させていただく論文は、Bloodに報告されました。
内容もさることながら、トロンビン形成試験の有用性がBloodに報告されたところに意義があるような気がしています。
「インヒビター保有血友病患者における待期的手術と用量モニタリングのためのトロンビン形成試験」
著者名:Dargaud Y, et al.
雑誌名:Blood 116: 5734-5737, 2010.
<論文の要旨>
バイパス製剤(by passing agents : BPAs)に対する反応には個人差がみられます(参考:ノボセブン、第VIII因子インヒビター、血友病、後天性血友病)。
手術に際しては、縫合不全を起こさせないためにも、術中および術後数日間は充分な止血が重要です。しかし、各腫手術毎のBPA至適用量は明らかになっていません。
著者らは、高力価インヒビターを保有する重症血友病6症例における10回の待期的手術に対して、BPAの投与行う際のモニタリングとして、トロンビン形成試験(thrombin generation test : TGT)の有用性を報告しています。
インヒビター含有血友病に対するBPAは、用量依存的にin vitroおよびex vivoのトロンビン形成能を向上させました。
また、BPAによる臨床効果とトロンビン形成能の間には関連性がみられました。
以上、インヒビター含有血友病における手術でバイパス療法を行う際に、TGTは有用なマーカーになるものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:49
| 出血性疾患
後天性血友病Aの自己抗体とFIXの活性化
後天性血友病Aでは、第VIII因子に対する自己抗体が出現して出血傾向をきたします。
今回紹介させていただく論文は、後天性血友病Aにおいて、第VIII因子ではなく、第IX因子に対する抗体が出現して、その抗体が第IX因子を活性化させるというミステリアスな論文です。
Bloodに報告されました。
「後天性血友病Aにおける自己抗体がFIXを活性化する」
著者名:Wootla B, et al.
雑誌名:Blood 117: 2257-2264, 2011.
<論文の要旨>
後天性血友病は、第VIII因子(FVIII)に対する自己抗体が出現するまれな出血性素因です(参考:ノボセブン、第VIII因子インヒビター、血友病)。
一部の後天性血友病疾患から取り出したIgGは、FVIIIを加水分解することは知られていました。
このような抗体を含めて後天性血友病の生死と関連した臨床パラメーターは知られていません。
著者らは、後天性血友病症例において抗FIX抗体が存在することを示しています。
さらに、一部の後天性血友病患者からのIgGは、FIXを加水分解しました。
ほとんどの症例で、IgGによるFIX加水分解は、FIXの活性化をもたらしました。
また、IgGによるFIX加水分解は、25/65例において活性型FIXを産生しました。
このIgGは、24時間でFIX0.3nMを活性化しました(トロンビン形成を回復させるに足る量でした)。
この蛋白分解作用を有するIgGは、病的止血状態下においてFIXを活性化できるものと考えられました。
後天性血友病AにおいてみられるIgGによるFIXの活性化は、生体防禦反応的側面を有しています。
今後の臨床応用が期待できる新知見ではないかと思われます。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:08
| 出血性疾患
重症血友病A治療に対するrFVIIa&FXIII(治療応用)
血液凝固第XIII因子は、フィブリンの架橋化結合を行うことで、凝血塊を安定化させる作用を有しています。
今回紹介させていただく論文は、このFXIII因子の作用が、血友病の出血性素因に応用できないかどうかを論じています。
「重症血友病A治療におけるrFVIIaとFXIIIの併用治療の可能性について」
著者名:Rea CJ, et al.
雑誌名:J Thromb Haemost 9: 510-516, 2011.
<論文の要旨>
血友病においては、トロンビン形成能の低下が主たる欠損機能です。
これまでの治療法は、血液凝固因子製剤による補充療法や、バイパス製剤たとえば遺伝子組換え活性型第VII因子製剤(rFVIIa:ノボセブン)による止血能の回復を目的としたものでした(参考:後天性血友病、第VIII因子インヒビター)。
また、過去の報告によると、血友病においては第XIII因子(FXIII)の活性化が抑制されています。
著者らは、血友病に対して血漿由来XIII(pdFXIII)を併用すると、rFVIIa単剤よりも凝血塊の安定性が向上するという仮説を検証しました。
血友病A14症例が対象となりました。
患者より全血が採取され、rFVIIa(2μg/mL)またはrFVIIa+ pdFXIII(10μg/mL)による実験が行われました。
組織因子(TF)0.15pM+tPA2nMで活性化した系で、全血トロンボエラストメトリーによる凝血塊安定度の評価(area under the elasticity curve : AUECによる)を行いました。
その結果、rFVIIa単剤に比較して、rFVIIaとpdFXIIIの併用は凝血塊の安定性を向上させました。
以上、重症血友病A患者に対して単にトロンビン形成を促進するのみの治療よりも、凝血塊を安定させる目的でpdFXIIIを併用することは、新しい治療戦略になる可能性があるものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:50
| 出血性疾患
抗血栓療法:第XI(11)因子 & 抗トロンビン薬
このほど、経口抗トロンビン薬が登場して、 血栓症治療に新たな動きが見られています(ワーファリンの次を行く薬剤と言えると思います)。
参考:PT-INRとは(正常値、PTとの違い、ワーファリン)?
そんな中、将来の新しい血栓症治療戦略として、XI(11)因子の意義が注目されています。
「抗血栓療法の新しいターゲットとしての第XI(11)因子」
著者名:Lowenberg EC, et al.
雑誌名:J Thromb Haemost 8: 2349-2357, 2010.
<論文の要旨>
血液凝固第XI因子(FXI)は、当初は凝固接触相における位置付けでした。
しかし、外因系&内因系凝固の古典的理論が見直されるに伴い、FXIはトロンビンにより活性化され、持続的なトロンビン形成と線溶抑制において重要な役割を演じていることが判明しました。
ヒトの先天性第XI因子欠損症においては出血症状が軽症であり、動物モデルにおいてFXIの欠損や抑制は出血傾向にならないという事実より、FXIは生体の止血にとってあまり重要でないらしいです。
一方で、FXI活性の上昇はヒトの血栓症発症の危険因子となり、動物モデルでFXIを抑制することにより、動脈・静脈血栓症に対して防禦的に作用します。
ヒトの第XI因子欠損症(重症例)は血栓塞栓症になりにくいかどうか明らかになっていませんが、本疾患では脳梗塞や静脈血栓症が低頻度であるといういくつかの報告がみられます。
以上、第XI因子を抑制することにより、出血の副作用を増やすことなく抗血栓的に作用することが期待され、今後の新しい治療戦略になるものと考えられます。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:29
| 出血性疾患
大量出血に対するプロトロンビン複合体製剤(反対意見)
大量出血に対するプロトロンビン複合体製剤(賛成意見)を、前回の記事で紹介させていただきました。
今回は反対意見を紹介させていただきます。
参考:後天性血友病、ノボセブン、第VIII因子インヒビター、血友病
参考:日本では、活性型プロトロンビン複合体製剤(activated prothrombin complex concentrate:aPCC)である商品名ファイバが使用可能です。インヒビター保有先天性血友病患者もしくは後天性血友病患者のバイパス製剤として知られています。.
「大量出血に対するプロトロンビン複合体製剤(反対意見)」
著者名:Godier A, et al.
雑誌名:J Thromb Haemost 8: 2592-2595, 2010.
<論文の要旨>
プロトロンビン複合体製剤(PCC)などの血液凝固因子濃縮製剤は、輸注負荷をきたさないような少量で大量出血をコントロールできる点が利点と考えられてきました。
しかし、この治療法に関するエビデンスは乏しいです。
臨床データもなく、多くの問題点(※)が未解決のままです。
それ故、重症出血に対するPCCの使用は、EBMではなく推奨されません。
しかし、大量出血に対して持異的な凝固因子を選択的に補充するという考え方自体は魅力的です。
大量出血に対するPCCがガイドラインに掲載されるような治療法となるためには、厳格な臨床試験が必要です。
(※)PCCの問題点の例
1. FVII含有量の少ないPCCと多いPCCがありますが、どちらもPCCと同じ扱いになることがあります。
2. ビタミンK依存性凝固因子のみ含有されており、たとえばフィブリノゲンや第XIII因子などの他の凝固因子は含まれません(FFPには全て含まれます)。
3. PCCには未分画ヘパリンが含有されています(0.2〜15 IU/mL)ので、止血能や凝固検査に影響する懸念があります。
4. FFPとは異なり、PCCでは血漿量を増やすことができないために、しばしば電解質輸液と併用が必要になります。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:01
| 出血性疾患
大量出血に対するプロトロンビン複合体製剤(賛成意見)
国際血栓止血学会の機関誌であるJ Thromb Haemostでは、誌上討論の記事が掲載されます。
毎回、いろいろなテーマが取り上げられていて、興味深く読むことができます。
今回紹介させていただく論文は、大量出血に対するプロトロンビン複合体製剤の是非を論じています。
まず、賛成意見からです。
参考:後天性血友病、ノボセブン、第VIII因子インヒビター、血友病
参考:日本では、活性型プロトロンビン複合体製剤(activated prothrombin complex concentrate:aPCC)である商品名ファイバが使用可能です。インヒビター保有先天性血友病患者もしくは後天性血友病患者のバイパス製剤として知られています。.
関連記事; 大量出血に対するプロトロンビン複合体製剤(反対意見)
「大量出血に対するプロトロンビン複合体製剤(賛成意見)」
著者名:Tanaka KA, et al.
雑誌名:J Thromb Haemost 8: 2589-2591, 2010.
<論文の要旨>
大量出血に対し、凝固因子を補充する目的で新鮮凍結血漿(FFP)が用いられることが多いです。
ただし、この目的を達成するためにはFFP輸注量は相当に多くなります。例えば、FFP250ml輸注しても、凝固因子活性は2〜3%上昇する程度です。
一方、プロトロンビン複合体製剤(PCC)であれば3,000IU(120ml)で、VII、IX、X、II因子を40〜80%上昇させることが可能です(ヘマトクリットや血小板数を低下させずに)。
このように、PCCはFFPと比較して、有効かつ速やかにビタミンK依存性凝固因子活性を上昇させる点で優れています。
血中フィブリノゲン活性が低下するような大量出血時(DICを除く)には、まずフィブリノゲンの補充を行った上で(>1.5g/L)、PCC20〜25IU/kg輸注させる方法が有効です。
凝血学的検査をモニタリングしながらこの治療法を行うことにより、出血を伴った外傷患者におけるFFP輸注量を節減することが可能です。
PCCのうちFVII含有量が少ない製剤(three-factor)が良いか、FVII含有量が多い製剤(four-factor)が良いか、他の製剤(例えば抗線溶薬)との併用が良いかなど、臨床試験を行うことで明らかにすべきです。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:50
| 出血性疾患
活性型第VII因子製剤(rFVIIa)の代謝:ノボセブン
遺伝子組換え活性型第VII因子製剤(rFVIIa)は、商品名ノボセブンとして、第VIII因子インヒビターに対して保険適応があります(参考:後天性血友病、血友病)。
しかし、第VIII因子インヒビターのみならず、人間が遭遇する種々の出血に対してしばしば著効するために、全世界的に適応外使用がなされているというのが実状です。
この世に登場して歴史の新しい薬物であるために、まだよくわかっていない点も少なくありません。
今回紹介させていただく論文は、rFVIIaの代謝経路について論じています。
「血友病患者に投与されたrFVIIaは主としてアンチトロンビンにより代謝される」
著者名:Agerso H, et al.
雑誌名:J Thromb Haemost 9: 333-338, 2011.
<論文の要旨>
著者らは、血友病患者に遺伝子組換え活性型第VII因子製剤(rFVIIa)を静注した際の、rFVIIaの薬物動態を検討しました。
重症血友病10症例が対象となりました。
全症例において、rFVIIa 90μg/kg(1.8nmol/kg)が静注されました。
rFVIIaの薬物動態をみるために連続的に採血が行われ、FVIIa:C(活性)、FVII:Ag(EIAによる抗原量)、FVIIa-AT(FVIIaとアンチトロンビンとの複合体:EIA)の測定が行われました。
その結果、rFVIIa:Cのクリアランスは38mL/hr/kgでした。
FVIIa-AT複合体の形成は、rFVIIa:Cのクリアランスの65%を説明可能でした。
rFVIIa:Cの半減期に関しては、初期半減期0.6hr、週末半減期2.6hrでした。
また、rFVIIa-AT複合体の形成は、rFVIIa:CとrFVII:Agの解離現象を説明可能でした。
以上、rFVIIaを静注すると、主としてATにより代謝されるものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:20
| 出血性疾患
アザシチジン(ビダーザ)によるMDS治療
北陸ビダーザ発売記念講演会
日時:平成23年4月9日(土) 16:30〜18:00
会場:ANAクラウンプラザホテル金沢 3階「瑞雲の間」
製品紹介:骨髄異形成症候群治療剤「ビダーザ注射用100mg」
開会の辞:上田孝典先生(福井大学医学部長・血液・腫瘍内科教授)
一般講演
座長:吉田喬先生(富山県立中央病院血液内科部長)
『 北陸地方におけるMDS実態調査結果』
演者:山崎宏人(金沢大学附属病院血液内科講師)
特別講演
座長:中尾眞二(金沢大学医薬保健研究域医学系細胞移植学教授)
『 アザシチジン(ビダーザ)によるMDS治療』
演者:大橋春彦 先生(独立行政法人国立病院機構名古屋医療センター血液内科)
閉会の辞:梅原久範先生(金沢医科大学血液免疫内科学教授)
(主催) 日本新薬株式会社
関連記事:造血幹細胞移植入門(シリーズ進行中!)
【リンク】
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:42
| 研究会・セミナー案内
軽症〜中等症血友病Aと足関節症
血友病治療の重要な目標の一つは、関節症をおこさせずにQOLを低下させないことだと思います。
重症血友病では、関節症をきたしやすいのですが、軽症〜中等症血友病ではどうなのか、従来報告がありませんでした。
今回紹介させていただく論文はこの点を論じています。
「軽症〜中等症血友病Aにおいて足関節症が高頻度にみられる」
著者名:Ling M, et al.
雑誌名:Thromb Haemost 105: 261-268, 2011.
<論文の要旨>
軽症血友病Aにおいて関節症の頻度や重症度を検討した報告は過去にはありません。
著者らは、軽症〜中等症血友病A 34症例において足関節の関節症について検討を行いました。
症例は痛みの有無や程度について評価され、また身体所見のチェックやレントゲン学的なスコアリングが行われた。
その結果、16/34症例(47%)において足関節の痛みがみられ、そのうち9症例では中等症〜重症でした。また13症例においては日常生活上の制限がみられました。
レントゲン学的に評価された33症例中17例(52%)において関節症の所見がみられ、そのうち16例では身体的所見でもスコアリングされました。
第VIII因子活性が11IU/dl以下の症例においては、足関節症はより高頻度にみられました。
幼少時の足関節内出血の既往と足関節症の存在との間には明らかな相関関係がみられました。
以上、軽症〜中等症の血友病Aにおいて、足関節の関節症は高頻度にみられ(ときに重症で日常への影響があり)、幼少時の足関節内出血に起因しているものと考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:24
| 出血性疾患
過多月経とトラネキサム酸(トランサミン)
過多月経は、von willebrand病(VWD)などの先天性出血性素因の診断のきっかけになることがあります(von Willebrand病と過多月経)。
ただし、原因がはっきりしない過多月経もありえます。
今回紹介させていただく論文は、過多月経のコントロール方法について論じています。
「過多月経の女性に対する抗線溶薬の投与」
著者名:Philipp CS.
雑誌名:Thromb Res Suppl 3: S113-S115, 2011.
<論文の要旨>
過多月経は、局所の線溶活性化と関連しているものと考えられています。過多月経の女性(出血性素因の有無を問わずに)に対して抗線溶薬を用いると、出血量は半減してQOLが向上すると報告されています。
従来のほとんどの臨床試験では、抗線溶薬として合成リジン誘導体であるトラネキサム酸(商品名:トランサミン)が用いられてきました。
それらの報告では、過多月経症例に対してトラネキサム酸と、ブラセボ、NSAID、プロゲステロン製剤との比較検討が行われ、トラネキサム酸の効果が最も高いことが示されています。
出血性素因を有した過多月経症例に対して、トラネキサム酸内服治療とデスモプレシン点鼻治療を比較検討した報告においても、有意にトラネキサム酸が有効であることが示されています。
以上、抗線溶薬は、過多月経症例に対して(出血性素因の有無の如何にかかわらず)、出血量を減らしQOLを向上させる上で有効と考えられました。
(補足)血栓性素因の症例に対するトラネキサム酸の投与は、致命的な血栓症を併発することがありますので禁忌です。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:04
| 出血性疾患
大地震など災害時の医療活動(日本内科学会からの情報)
総合内科専門医ML(日本内科学会)に、以下の案内がありました。
重要な情報と考えられますので、私たちのサイトでも紹介させていただきます。
関連記事;
深部静脈血栓症/肺塞栓(エコノミークラス症候群):整形外科手術、地震災害
地震災害とエコノミークラス症候群(肺塞栓)
ーーーーーーーーーーーーーーーーー
総合内科専門医MLの皆様
日本内科学会では,昨年の日本内科学会雑誌99巻に
「内科医のための災害医療活動」という企画を連続掲載いたしました.
この企画は災害時の「超急性期 最初の2日間」から「3日目以降編」,「医療支援編
(避難所編)」,「災害拠点病院編」,「内科学メンタル編(精神医療支援編)」に至るまで,
内科医をはじめ,災害発生時の医療現場に有用な情報を掲載した内容となっております.
かかる大地震に際しまして,皆様の取り組みの一助になりますよう,日本内科学会のHPにPDFデータとして掲載しております.
↓
http://www.naika.or.jp/info/info110311.html
※緊急に用意しましたのでPDFのデータは重いものもございます.
(順次,軽いものに差し替えていきたいと思います)
リンクフリーでご案内ご利用いただければと存じます.
(社)日本内科学会事務局
ーーーーーーーーーーーーーーーーー
上記リンク先で、以下の情報を閲覧することができます。
- 解説:サバイバルカード−災害時に自分と家族、地域、被災者を守るために−
- 内科医のための災害医療活動−超急性期 最初の二日間
- 災害3日目以降:病院編・診療所編
- 医療支援編(避難所編)
- 災害拠点病院編
- 精神医療支援
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:12
| 医学全般
甲状腺機能低下症と後天性von willebrand病(VWD)
血友病といえば通常は先天性血友病ですが、近年は第VIII因子インヒビターの出現する後天性血友病が何かと話題です。
一方、von willebrand病(VWD)といえば通常は先天性のものをさしますが、近年は後天性のVWDも話題になりやすいです。
今回紹介させていただく論文は、甲状腺機能低下症に併発する後天性von willebrand病について論じています。
「甲状腺機能低下症と後天性von willebrand病」
著者名:Federici AB.
雑誌名:Semin Thromb Hemost 37: 35-40, 2011 .
<論文の要旨>
後天性von willebrand病(Acquired von Willebrand syndrome ; AVWS)は、先天性のvon willebrand病(vWD)と検査所見が類似しているまれな出血性素因です。
AVWSでは、VWDとは異なり出血の家族歴や既往歴はみられません。
AVWSの発症頻度は不明ですが、リンパ・骨髄増殖性疾患や心血管疾患でみられやすいことが知られています。
また、固形癌や自己免疫疾患、その他の疾患に合併することもあります。
その他の疾患の中には、甲状腺機能低下症があり、AVWS(type1)が2〜5%合併します。
文献的に報告された47症例において、VWFが低値である理由は、明らかなVWF産生低下や分泌障害のためであるとされています。
AVWSの診断はVWF抗原量・活性の測定に依存しています。
AVWSにおいては、VWF抗原量&活性は低値ですが、第VIII因子活性は正常です。
甲状腺機能低下症に合併したAVWSにおいては、粘膜・皮膚出が最もみられやすい出血症状であり、通常は局所止血治療と必要に応じて抗線溶薬やデスモプレシンの投与が有効です。
甲状腺ホルモンによる補充療法は、AVWSの凝固異常を回復させることが可能です。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:21
| 出血性疾患
血友病Aと第VIII因子インヒビター:免疫寛容療法を行わないと?
第VIII因子インヒビターには、先天性血友病Aに出現するものと(同種抗体)、血友病でない者で第VIII因子に対する自己抗体が出現する後天性血友病があります。
後天性血友病においてはステロイドなどの方法で第VIII因子インヒビターを消失させることができますが、先天性血友病Aに出現したインヒビターを消失させるには免疫寛容療法が考慮されます。
ただし、免疫寛容療法は高価な治療法であることが難点であり、もしこの治療法を行わなくてもインヒビターが消えるのであれば、これに越したことはありません。
今回紹介させていただく論文はこの点を論じています。
「免疫寛容療法未施行の先天性血友病Aにおける第VIII因子インヒビターの転帰」
著者名:Caram C, et al.
雑誌名:Thromb Haemost 105: 59-65, 2011.
<論文の要旨>
先天性血友病Aにおいて、インヒビターの出現は最も深刻な合併症です。
免疫寛容療法(ITI)を行わなかった場合のインヒビターの転帰を調べるために、1993〜2006年の間に著者らの施設で診療にあたられた症例の検討が行われました。
「持続してインヒビター陰性(SNIS)」の判定は、2年以上にわたりインヒビターが検出されないこととしました。
全体で60/486症例(12%)の症例が、2回以上の検査でインヒビターが検出されました。
インヒビター力価がピークでも5B.U.未満(低力価インヒビター)の症例の56%において、SNISの状態となりました。
高力価(5〜9.98B.U.)または超高力価(10.8. B.U.以上)症例においては、それぞれ50%、3%でSNISとなりました。
以上、ITIはインヒビターの出現した全ての血友病患者に対して必要という訳ではなく、特にインヒビターのピーク値が10 B.U.未満の症例では、必ずしも必要ではないものと考えられました。
ITIを行うことのできない国において、SNISとなる予知因子に関する更なる検討が必要と考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:30
| 出血性疾患
血友病患者における心血管疾患の危険因子
血友病は先天性失血性素因ですが、血液凝固因子製剤による適切な治療により、出血により致命的になることがほとんどなくなりました。
一方で、血友病の患者さんが、普通に長寿化されるようになってきたことに伴い、出血ではなく、逆に血栓性疾患(心血管疾患)の問題がクローズアップされることがあります。
今回紹介させていただく論文は、この点を論じています。
「血友病患者における心血管疾患危険因子の評価」
著者名:Biere-Rafi S, et al.
雑誌名:Thromb Haemost 105: 274-278, 2011.
<論文の要旨>
血友病患者は、一生にわたり第VIII因子またはIX因子が欠損しているために、心血管疾患に罹患しにくいという考え方があります。
一方で、血友病のような慢性疾患を有した人は、一般人と比較して心血管疾患の危険因子の割合が異なっている可能性があるために、著者らはこの点の検討を行いました。
成人血友病A&Bの、BMI、血圧、コレステロール値、空腹時血糖を測定し、年齢の一致した健常人と比較しました(血友病100名、健常人200名)。
血友病患者の平均年齢は47歳(18-83歳)でした。
血友病患者においては、高血糖24%、高血圧51%にみられ、これらは健常人よりも高頻度でした(それぞれ、P<0.001、0.03)。
LDLコレステロールの平均値は、血友病3.02mM、健常人3.60mMで、血友病患者において有意に低値でした(P<0.001)。
10年間における心血管疾患予想死亡率(European risk prediction algorithmで評価)は、血友病12%、健常人7%と有意差はありませんでした(P=0.18)。
以上、血友病患者における心血管疾患危険因子および予想死亡率は健常人と差はなく、凝固因子の先天性欠損は、心血管死亡率を低下させるという仮説を支持しているものと考えられた。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:07
| 出血性疾患
後天性第V因子インヒビター(PT&APTT延長)
日本内科学会雑誌 に報告された、後天性第V因子インヒビターの症例報告を紹介させていただきます。
本疾患の診断がなされた場合、ウシトロンビンの使用後の発症が多いです。手術や内視鏡に伴い、ウシトロンビンを使用することは少なくないと思いますが、凝固検査をすることはあまりないのが実状ではないかと思います。
本疾患も本当はそんなにまれな疾患ではないにもかかわらず、検査していないために診断されていないだけのことが相当あるのではないかと思っています。
「血痰、血尿で発症した後天性第V因子インヒビターの1例」
著者名:大口裕人 他.
雑誌名:日本内科学会雑誌 100: 182-184, 2011.
<論文の要旨>
症例は63歳、女性です。乳癌、肺癌の既往があります。
感冒症状に続き、血痰、血尿が出現し、PT、APTTの延長を指摘されました。
第V因子インヒビターを認め、プレドニゾロン(PSL)1mg/kgで開始したところ、血痰、血尿は速やかに消失し、投与開始11日目にはPT、APTTともに正常化しました。
PSL漸減、中止後も再燃の兆しはみられていません。
本症例は、後天性第V因子インヒビター発症1年後の現在も乳癌、肺癌の再発はなく、これらの関与は否定的と考えられました。
後天性第V因子インヒビターの誘因として、手術、特にウシトロンビンの使用、悪性腫瘍、輸血、膠原病、抗生物質の使用、HIVや結核などの感染症が報告されていますが、約30%は特発性とされています。
本症例は、術後2年以上経過しており、ウシトロンビン使用歴もありませんでした。
乳癌、肺癌の既往がありましたが、第V因子インヒビター発症後も再発はなく、これらの関与は否定的と考えられました。
また、発症直前に感冒症状を認めたが、抗生物質の内服はありませんでした。
後天性第V因子インヒビターは、無治療で自然軽快する症例もある一方で、致死的出血を来すこともあり、PT、APTTの延長を伴う突然の出血傾向を認めた際は、本症も念頭に置く必要があると考えられました。
【関連記事】
・プレドニゾロンが著効した後天性凝固第V因子インヒビターの症例 日本血栓止血学会誌 21 :391-394, 2010.
・血尿が発見の糸口となった後天性第V因子インヒビターの1例 日本検査血液学会雑誌 11: 316-320, 2010.
・先天性第V因子欠損症(重症)における出血症状が軽症である理由 Blood 115: 879-886, 2010.
・血液凝固検査:血液内科試験問題
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:36
| 出血性疾患
軽症血友病Aの診断
血友病は典型例では、関節内出血がみられますが、軽症血友病ではほとんど症状がみられません(同様のことがvon Willebrand病にも言えると思います)。
今回紹介させていただく論文も、観血的処置により偶然に血友病と診断されたという報告です。
「腰部硬膜外ブロックによる急性硬膜外血腫を契機に発見された軽症血友病A」
著者名:横田 昌 他.
雑誌名:臨床血液 52: 78-83, 2011.
<論文の要旨>
軽症血友病Aは、通常関節内出血などの重篤な出血症状をほとんど認めないため、偶然の受傷や手術時の止血異常で発見されることが多いです。
今回著者らが経験した症例も、腰部硬膜外ブロック後に発症した急性硬膜外血腫が発見の契機になっています。
出血症状を呈しながら、APTTやプロトロビン時間(PT)、出血時間が正常範囲内にあり診断に苦慮しましたが、TGTや第VIII因子活性値等の結果より診断が可能であった症例で、文献的考察を加えて報告しています。
症例は36歳男性です。
幼少時より軽度の出血傾向は自覚していましたが、重篤な出血の既往はありません。
腰椎椎間板ヘルニアによる疼痛に対して腰部硬膜外ブロックを施行後、急性硬膜外血腫による対麻痺と直腸膀胱障害が出現し入院となりました。
拡大開窓術と血腫除去術を施行しましたが出血が持続したため、止血目的で再手術を行いました。
第VIII因子抗原量138%に対し、活性は18%と低下しており、cross-reacting material positive (CRM+)軽症血友病Aと診断しました。
術後より第VIII因子製剤を輸注し、完全な止血を得ました。
活性化トロンボプラスチン時間(APTT)は正常でしたが、トロンビン生成試験(thrombin generation test ; TGT)においてendogenous thrombin potential (ETP)、 peak thrombin (Peak Th)は低値を示し、time to peak (ttPeak)は延長していました。
TGTは凝固機能の包括的な評価が可能であり、診断と治療に有用でした。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:02
| 出血性疾患
術後の後天性血友病A
臨床血液に報告された後天性血友病Aに関する論文を紹介させていただきます。
後天性血友病は、最近何かと話題になります。この論文でも、100万人に1〜4人と書かれていますが、実はもっと多い(本疾患であるにもかかわらず、診断されていない症例が少なくない)のではないかと管理人は思っています。
「大動脈弓部人工血管置換術後に腹直筋血腫および骨盤内血腫を併発した後天性血友病A」
著者名:牛木真理子 他.
雑誌名:臨床血液 52: 8-13, 2011.
<論文の要旨>
後天性血友病は100万人に1〜4人の罹患率で、発症者の87%に重篤な出血を引き起こし、死亡率も10〜22%と報告されています。
一般に高齢者および分娩後に多く、さらに自己免疫疾患、腫瘍、糖尿病患者にみられます。
今回著者らは、大動脈弓部人工血管置換術7か月後に、重篤な腹直筋血腫や骨盤内血腫を併発した後天性血友病の1例を経験したので報告しています。
症例は、60歳男性です。
大動脈弓部人工血管置換術後7か月で腸瘻造設を施行したところ、創部の止血困難がみられました。
腹直筋血腫、骨盤内血腫を合併しました。
APTT延長(65.9sec)と第VIII因子活性1%未満、第VIII因子インヒビター19.5U/mlが認められて、後天性血友病と診断されました。
著しい血色素の低下が認められ、活性化第VII因子製剤9.6mgを25回投与とステロイドバルス療法を施行しました(参考:止血剤)。
一般に手術後に後天性血友病を併発することは、手術直後または3か月以内ですが、本例は術後7か月に出現し、特記すべき症例と考えられました。
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:48
| 出血性疾患
第7回 北陸血栓止血検査懇話会のご案内
第7回 北陸血栓止血検査懇話会
【日時】 平成23年3月5日(土)
【場所】 ガーデンホテル金沢
金沢本町2丁目16−16 (JR金沢駅東広場正面)
TEL 076−263−3333
【研究会内容】
<学術情報提供> 15時10分〜15時40分
コアプレスタコントロールサーベイの有用性について
積水メディカル株式会社 検査事業部門
カスタマーサポートセンター学術グループ 平田 治
<特別講演>16時00分〜17時00分
臨床に発信する止血血栓領域の検査学を目指して:うわさになるべき話題
鹿児島大学大学院医歯学総合研究科
システム血栓制御学 特任教授 丸山 征郎 先生
【リンク】
血液凝固検査入門(図解シリーズ)へ
播種性血管内凝固症候群(DIC)(図解シリーズ)へ
金沢大学血液内科・呼吸器内科HPへ
金沢大学血液内科・呼吸器内科ブログへ
研修医・入局者募集へ
投稿者:血液内科・呼吸器内科at 01:14
| 研究会・セミナー案内
急性GVHDの一次治療:造血幹細胞移植入門(48)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:急性GVHDの一次治療
II度以上の急性GVHDは、CI+ステロイド全身投与の一次治療を考慮します。
ただし、HLA不適合移植や非血縁者間移植など、病状が急速に進行すると予想される場合、I度でもステロイド全身投与を開始してよいです。
逆に、皮膚限局のII度急性GVHDの場合、CI血中濃度を十分に保った上、局所ステロイド療法で様子をみてもよいです。
ステロイド全身投与の標準量は、メチルプレドニゾロン2 mg/kgまたは相当量のプレドニゾロンです。
これを超えるステロイド投与の効果は否定的です。
逆に、ステロイドの初期投与量を減らしても、効果は変わらないとする報告もあります。
治療開始5日目の治療反応性は急性GVHDの予後を反映しやすいので、5-7日目の早期に治療効果判定を行います。
急性GVHDに対する二次治療の適応(以下のいずれか)
・メチルプレドニゾロン2 mg/kgあるいは相当量のプレドニゾロン(2.5 mg/kg)治療開始3日目以降の悪化
・メチルプレドニゾロン2 mg/kgあるいは相当量のプレドニゾロン(2.5 mg/kg)治療開始5日目の時点で改善がみられない
改善不十分なら、速やかに二次治療を考慮します。ただし、二次治療の選択肢は限られており、一次治療を続けざるをえないことも多いです。
【関連記事】
・
幼若血小板比率(IPF)/網血小板(10回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:07
| 血液疾患(汎血球減少、移植他)
GVHD予防の治療薬:造血幹細胞移植入門(47)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:GVHD予防の治療薬
カルシニュリン阻害薬(CI)+メソトレキセート(MTX)
ATG
ATGはGVHD抑制効果が高いです。ATGの血中半減期は2週間程度ですが、T細胞抑制効果は数年以上持続します。慢性肺GVHD発症抑制など、長期予後を改善する可能性が示されています。
Preville X, Flacher M, LeMauff B, et al. Mechanisms involved in antithymocyte globulin immunosuppressive activity in a nonhuman primate model. Transplantation. 2001;71:460-468.
Bacigalupo A, Lamparelli T, Barisione G, et al. Thymoglobulin prevents chronic graft-versus-host disease, chronic lung dysfunction, and late transplant-related mortality: long-term follow-up of a randomized trial in patients undergoing unrelated donor transplantation. Biol Blood Marrow Transplant. 2006;12:560-565.
CI + ミコフェノール酸モフェチル(MMF)
CI + ミコフェノール酸モフェチル(MMF)は、MTXの口内炎や生着遅延を軽減する目的で用いられます(MMFは保険未承認です)。
CSP+MTXと同等のGVHD予防効果、口内炎の減少、生着促進効果が報告されています。さい帯血移植は、生着促進効果のメリットが大きいので、本レジメンは有利です。
シロリムス
タクロリムス+シロリムスで優れたGVHD予防効果が報告されています。
Cutler C, Kim HT, Hochberg E, et al. Sirolimus and tacrolimus without methotrexate as graft-versus-host disease prophylaxis after matched related donor peripheral blood stem cell transplantation. Biol Blood Marrow Transplant. 2004;10:328-336.
アレムツズマブ(抗CD52単クローン性抗体)
CI+アレムツズマブは、急性・慢性GVHD両者の予防に有効と報告されています。
Oshima K, Kanda Y, Nakahara F, et al. Pharmacokinetics of alemtuzumab after haploidentical HLA-mismatched hematopoietic stem cell transplantation using in vivo alemtuzumab with or without CD52-positive malignancies. Am J Hematol. 2006;81:875-879.
Perez-Simon JA, Kottaridis PD, Martino R, et al. Nonmyeloablative transplantation with or without alemtuzumab: comparison between 2 prospective studies in patients with lymphoproliferative disorders. Blood. 2002;100:3121-3127.
ATGと同様、サイトメガロウイルスなどの感染症や再発・生着不全を助長する可能性が指摘されていますが、アレムツズマブの減量により改善できるかもしれません。
全身放射線照射前処置(TBI)前処置骨髄移植後G-CSFの影響
TBI前処置骨髄移植直後のG-CSF投与が、急性GVHD発症を誘発する可能性が、動物実験で指摘されました。
Morris ES, MacDonald KP, Kuns RD, et al. Induction of natural killer T cell-dependent alloreactivity by administration of granulocyte colony-stimulating factor after bone marrow transplantation. Nat Med. 2009;15:436-441.
実臨床での影響は不明ですが、この場合はday 5-7以降にG-CSFを開始すべきかもしれません。
【関連記事】
・
幼若血小板比率(IPF)/網血小板(10回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:51
| 血液疾患(汎血球減少、移植他)
GVHD予防/CI+メソトレキセート:造血幹細胞移植入門(46)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:GVHD予防/カルシニュリン阻害薬+メソトレキセート
GVHDの標準予防法は、
カルシニュリン阻害薬(CI)+
メソトレキセート(MTX)です。
CIの2剤、
シクロスポリン(CSP)・タクロリムス(TAC)のGVHD予防効果に本質的差異は少ないです。
CIの毒性には、腎毒性・高カリウム血症・低マグネシウム血症・高血糖・高血圧などがあります。
多毛・歯肉腫張はCSPに多く、振戦はTACに多いです。
特にtransplantation-associated microangiopathy (TAM)・posterior reversible encephalopathy syndromeは重篤な毒性であり、発症が疑われればCIを減量か中止します。
CIの投与法は日本造血細胞移植学会ガイドラインに従います。
GVHD予防法プロトコール(CSP+MTX または TAC+MTX)
MTX
15または10 mg/m2 (i.v.)day 1
10または7 mg/ m2 (i.v.)day 3, 6,(11)
CSP
3 mg/kg(d.i.v) 2分割または持続投与(day -1から)
経口投与可能になれば、d.i.v.の2-3倍量を2分割投与
Day 50 以降週に5%ずつ減量、GVHD発症なければ6か月で中止。
TAC
0.02-0.03 mg/kg(d.i.v.)持続投与( day -1から)
経口投与可能になれば、d.i.v.の2-3倍量を2分割投与
Day 50以降週に5%ずつ減量、GVHD発症なければ6か月で中止
腎障害により適宜増減します。
Przepiorka D, Devine S, Fay J, Uberti J, Wingard J. Practical considerations in the use of tacrolimus for allogeneic marrow transplantation. Bone Marrow Transplant. 1999;24:1053-1056.
Hendriks MP, Blijlevens NM, Schattenberg AV, Burger DM, Donnelly JP. Cyclosporine short infusion and C2 monitoring in haematopoietic stem cell transplant recipients. Bone Marrow Transplant. 2006;38:521-525.
腎障害に応じたCSP・TAC用量調整
1. CSP
血清クレアチニン値 CSP量
1.0-1.5 x baseline 0-25%減量
1.5-2.0 x baseline 25-50%減量*1
2.0-2.5 x baseline 50-75%減量*1
>2.5 x baseline または ≥2.0 mg/dL 中断、腎機能改善後50%量で再開*1
2. TAC
血清クレアチニン値 TAC量
1.0-1.5 x baseline 0-25%減量
1.5-2.0 x baseline 50-75%減量*1
>2.0 x baseline 中断、腎機能改善後50%量で再開*1
*1. 肝障害やシトクロムP450抑制性薬剤使用時は、CSP・TACのクリアランスが遅延する恐れがあるので、可能な限り頻回に血中濃度を測定して調製する。
なお、末梢血幹細胞移植やHLA不適合移植など、GVHDのリスクが高いと予想される場合、GVHD未発症でも、減量開始時期を2-3か月まで遅らせても良いです。
短期MTXの原法は4回法ですが、国内は海外よりGVHDが少ないため、day 11を省略する3回法が多いです。
ただし、末梢血幹細胞移植の場合、3回法は生存率を悪化させる可能性が示唆されています。
Bensinger W. Individual patient data meta-analysis of allogeneic peripheral blood stem cell transplant vs bone marrow transplant in the management of hematological malignancies: indirect assessment of the effect of day 11 methotrexate administration. Bone Marrow Transplant. 2006;38:539-546.
MTXの1回投与量を減じる変法は、HLA一致同胞間移植を中心によく行われています。
【関連記事】
・
幼若血小板比率(IPF)/網血小板(10回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:28
| 血液疾患(汎血球減少、移植他)
慢性GVHDのの症候・臓器スコア:造血幹細胞移植入門(45)
造血幹細胞移植入門(インデックス)へ
造血幹細胞移植入門:慢性GVHDのの症候・身体所見・診断・検査
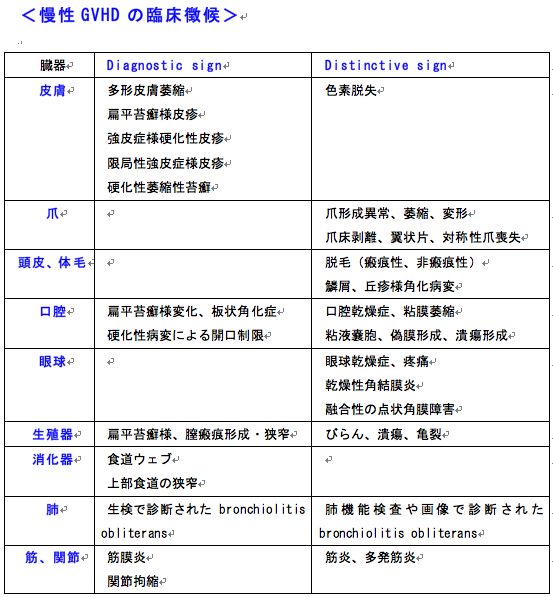
慢性GVHDでは、皮疹や口腔・眼球乾燥感、黄疸、呼吸困難、関節症状といった膠原病に類似した症状がみられます。
慢性GVHDの診断は、Diagnostic signかdistinctive sign(上表)が1つ以上存在し、GVHD類似疾患の除外により診断されます。
Distinctive signは病理診断による確認が望ましいですが、臨床的診断も許されます。これら以外の慢性GVHD所見(ネフローゼ症候群など)を認める場合、参考所見として記録します。
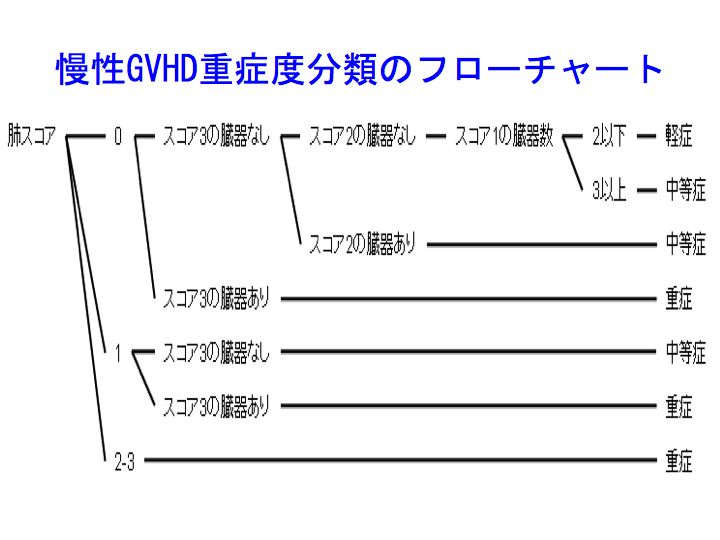
慢性GVHD臓器スコア(下表)を指標に、軽症・中等症・重症に分類します。
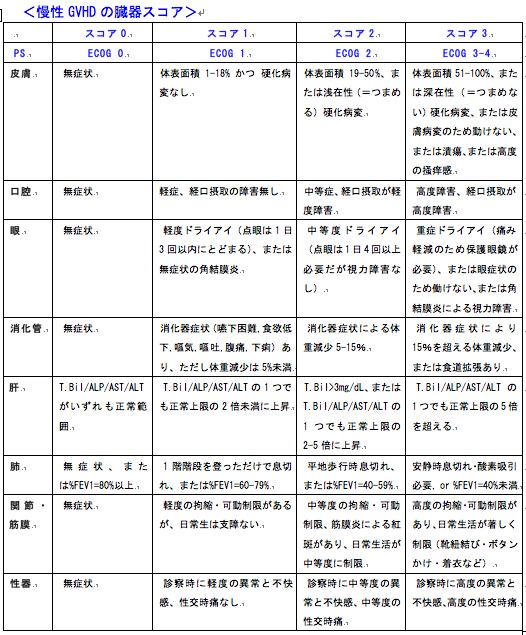
慢性GVHDの重症度分類
軽症(mild):スコア1が2臓器以内。ただし肺スコア=0
中等症(moderate) :スコア2が1臓器以上、またはスコア1が3臓器以上、または肺スコア=1
重症(severe) :肺=スコア2、またはスコア3が1臓器以上
慢性GVHDは、先行する急性GVHDとの関連から、3型に分類されます。Progressive型が最も予後不良です。
慢性GVHDの発症様式
Progressive型:活動性急性GVHDから移行した慢性GVHD
Quiescent型:急性GVHDが軽快したのち発症した慢性GVHD
De novo型:急性GVHDが先行せず発症した慢性GVHD
・
幼若血小板比率(IPF)/網血小板(10回シリーズ)
【リンク】金沢大学血液内科・呼吸器内科関連
金沢大学 血液内科・呼吸器内科ホームページ
金沢大学 血液内科・呼吸器内科ブログ
研修医・入局者募集
投稿者:血液内科・呼吸器内科at 01:20
| 血液疾患(汎血球減少、移植他)